(JAMA:287,1815-1821,2002より)
【トピックス(役立つ医学情報-循環器編No.2)】
公開日2003.09.14 更新日 2003.09.10 HOMEへ(メニューを表示) メニューを隠す
このページは、当院が興味を惹かれた医学情報(必ずしも最新ではありません)を紹介します。
26)【心臓】慢性心不全患者の突然死の予測危険因子は? 2004.06.21記
25)【心臓】魚を食べるとどれくらい心臓病が減るか? 2004.06.11記
24)【心臓】喫煙による冠動脈疾患の発症率への影響は若い人ほど大きい。 2004.05.31記
22)【高血圧】カルシウム拮抗薬(降圧剤)による浮腫、心不全悪化は少なくない。 2004.05.17 記
21)【高血圧】以外と多い原発性アルドステロン症 2004.05.12記
20)【心臓】心筋梗塞発症者のコレステロール値は一般住民と差がない。 2004.04.16記
18)【治療】高脂血症治療ガイドラインに軌道修正あり?? 2004.04.14記
17)【心臓】重症心不全の運動療法のコツ。 2004.04.14記
14)【喫煙】喫煙で心臓・脳・血管の病気がどれくらい増えるか? 2004.3.10記
13)【心臓】 Framingham冠動脈リスク評価では、アフリカ・南アジア系の心血管系イベントリスクが過小評価される。 2004.3.10記
05)【高血圧】家庭血圧測定の標準指針が決まった。 2003.10.14記
04)【心臓】狭心症や心筋梗塞に危険性の予測に役立つ新しい検査が、米国で承認される。 2003.09.26記
03)【心臓】心臓病や脳卒中のいろいろな予防方法はどれくらい効果があるのか? 2003.09.15記
02)【心臓】高脂血症治療薬で死に至るような重症心室性不整脈が減少する! 2003.09.14記
目次へ 次へ
前へ
まとめ:慢性心不全の突然死の危険因子として「β遮断薬非服用」、「左室駆出率40%未満」、「非持続性心室性頻拍」、「脳性ナトリウム利尿ペプチド(BNP)400pg/mL以上」、「糖尿病」があり、これらが複数ある場合は危険率が高くなる。
東北大学を中心にした2004年6月進行中の慢性心不全患者の予後と危険因子などを検討するCHART(Chronic
Heart failure Analysis and Registry in Tohoku District)が進行中である。東北大学大学院循環器病態学の渡部淳助教授は、慢性心不全の突然死の有意な危険因子として「左室駆出率40%未満」、「非持続性心室性頻拍」、「脳性ナトリウム利尿ペプチド(BNP)が400pg/mL以上」、「糖尿病」を見いだし、第19回日本心臓ペーシング・電気生理学会(新潟)で発表した。登録した1273例(弁膜症28%、拡張型心筋症28%、冠動脈疾患26%、左室肥大13%で、全体の55%が左室駆出率45%以下)から検討した。年間総死亡率は8%で、死因は「突然死」、「心不全死」、「非心臓死」がそれぞれ1/3を占めた。弁膜症を除く左室駆出率35%以下、β遮断薬非服用患者は、欧州の大規模試験CIBIS
II の偽薬群とほとんど重なり、突然死亡率は6%であった。
β遮断薬非服用患者群と β遮断薬服用患者群で、予後の予測は異なった。「突然死の危険因子を複数有する場合には、β遮断薬を必ず投与すべきである」と締めくくっている。
|
危険因子の数と突然死発生率 |
|
|
0〜1個
|
ほとんど突然死なし |
|
2〜3個
|
9.8%(2年間) |
|
4〜5個
|
39.3%(2年間) |
| β遮断薬非服用患者群(320例)では2)左室駆出率40%未満、3)非持続性心室性頻拍、5)糖尿病が有意な危険因子であった。 | |
| β遮断薬服用患者群(195例)では、4)BNPが400pg/mL以上のみが有意な危険因子であった。 | |
まとめ:米国の女性看護師84,688人(調査開始時の年齢34-59歳)のアンケート調査で、16年間の観察で心臓病になったのは1,513人であった。魚の食事が多いほど冠動脈疾患の発症リスクが減少した。
女性における魚の摂取量と冠動脈疾患リスクとの関連について、米国女性看護師の健康アンケート調査参加者84,688名を1980から1994年までの16年間、6回の食事調査が行われた。登録時の年齢は34-59歳で、全例循環器疾患、ガン、糖尿病、高コレステロール血症の既往歴はなかった。
評価方法は冠動脈疾患イベント(非致死的心筋梗塞と冠動脈疾患による死亡)の発症の有無を調べた。魚の摂取頻度は(1)月1回未満、(2)月1-3回、(3)週1回、(4)週2-4回、(5)週5回以上の5群に分けた。
【結果】
・16年間に冠動脈疾患による死亡484件、非致死的心筋梗塞1,029件、合計1,513件の冠動脈疾患イベントが発生した。
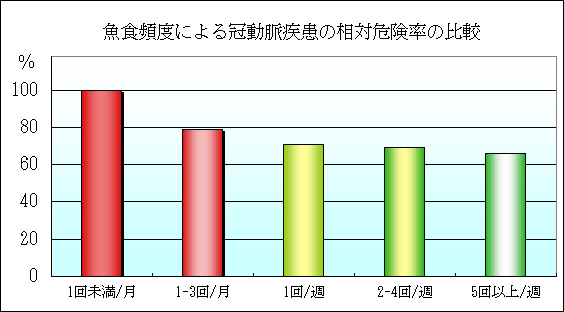
・魚を多く摂取する群では冠動脈疾患リスクが低かった。魚食頻度と冠動脈疾患イベント発生頻度の相対危険率評価は月1回未満群を1.0とすると、月1-3回群が0.79、週1回群が0.71、週2-4回群が0.69、週5回以上群が0.66になった。
・魚摂取量は非致死性心筋梗塞(相対リスク=0.73)よりも冠動脈疾患死(相対リスク=0.55)と強い負相関を示した。
【結論】
「魚を食べる回数が多い人ほど冠動脈疾患の発症率が低下する」と結論づけている。
【当院の意見】
米国女性における調査なので、日本人もこの通りになるとは断言できないが、よく魚を食べる人は、ほとんど食べない人に比べて、冠動脈疾患が約3割減少するらしい。グラフを見ると、魚の摂取量がある程度以上超すと影響度が小さくなっているようにみえる。
| 女性における魚食頻度の冠動脈疾患発生率への影響 (JAMA:287,1815-1821,2002より) |
|||||
 |
|
1回未満/月
|
1-3回/月
|
1回/週
|
2-4回/週
|
5回以上/週
|
|
|
心臓病の発生数
|
117
|
386
|
752
|
182
|
76
|
|
人数×調査期間
|
67537
|
337393
|
690479
|
157711
|
54525
|
| 死に至らない心筋梗塞+冠動脈疾患死 |
1.0
|
0.79
|
0.71
|
0.69
|
0.66
|
参考資料
Nurses' Health Study (米国女性看護師の健康調査) Circulation105 1897一I903 (2002)
2004.06.11記 2004.06.24校正
まとめ:たばこを吸うと冠動脈疾患が疾患が、1.2〜5倍増加するといくつかの報告がある。また、高齢者では吸う人と吸わない人の発症率の差が小さくなると、日米両国で報告されている。Framingham
studyの冠動脈10年リスク予測ツールから喫煙の影響をみると、喫煙の影響が年齢によって大きく変わることがよく分かる(図)
【関連記事】
29)【心臓】40歳以下は喫煙で冠動脈疾患が5倍になる。 2004.09.10記
39)【心臓】喫煙の冠動脈疾患発症率への影響は男性と女性で異なる。
2005.01.04記
【日本の資料】
1980年に行われた厚生省循環器疾患基礎調査の追跡調査(男性4,295名、女性5,473名)で、1997年に”喫煙”の循環器疾患死亡に及ぼす影響が報告された。14年間における死亡総数は1,354名であった。年齢調整後の喫煙習慣別の死亡率をみると,
●高齢者より中年男性の方が煙草の影響が大きい
30〜64歳の若年群のほうが、65〜89歳の老年群よりも喫煙の影響を強く受けて、死亡率が増加した。
●男性若年群では心臓病による死亡が喫煙量が多いほど増加した。
男性若年群では、虚血性心疾患による死亡数増加が、非喫煙者に対して1箱以内の喫煙者は1.8倍、2箱以上の喫煙者は4.9倍になった。
● 糖尿病、高血圧、高脂血症などと比較しても、循環器系疾患に対する喫煙の影響は極めて大きいことが確認された。
【米国の資料】
下の図は有名なFramingham studyの資料をもとにした冠動脈10年リスク予測ツールを利用して、描いたグラフである。高血圧、糖尿病などの冠動脈危険因子のない人のコレステロール各レベルの年齢別冠動脈10年発症率を示す。喫煙群と非喫煙群を比較してみると、喫煙の影響が年齢によって大きく異なることがよく分かる。
| 年齢別の喫煙の重症冠動脈疾患発生率への影響 Framingham studyの冠動脈10年リスク予測ツール から計算(すべて高血圧治療なし、糖尿病なし、収縮期血圧125mmHg、HDLコレステロール50mg/dl) |
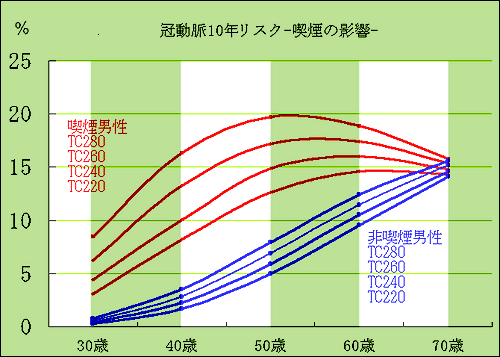 |
| 喫煙の冠動脈疾患への影響は60歳以下で大きい。 65歳以下では、総コレステロール値の上昇(+60mg/dl)よりも喫煙の有無の方が影響が大きい。TC=総コレステロール値で、上から280、260、240、220の順番に並んでいます。 |
| 年齢別の冠動脈相対比率 Framingham studyの冠動脈10年リスク予測ツールから計算 重症冠動脈疾患が喫煙により、何倍に増加するかを年齢別にみたもの |
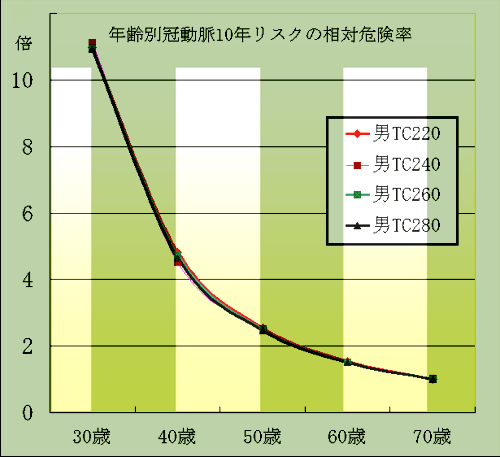 |
| 喫煙によって、40歳で約5倍増加、70歳ではほとんど増加しないことを示している。 |
| 分析方法で、各コレステロールレベル毎の統計処理は行っていないこともわかる。 |
2004.05.30記
まとめ:薬剤の添付書類の副作用報告と比べて、実際の副作用の頻度が多いということはしばしばある。現在、日本で最もよく使われている降圧剤は、カルシウム拮抗薬と呼ばれる薬剤である。この薬剤による浮腫の出現や悪化は、製薬メーカー発表の副作用報告の頻度よりもずっと多いので注意がいる。
カルシウム拮抗薬は動脈を拡張することにより、血圧を低下させる。 しかし、その作用部位は全身の血管に一様ではない。現在日本で最もよく使われている降圧剤はカルシウム拮抗薬である。その中でもアムロジピン(商品名:ノルバスク、アムロジン)がよく使われている。アムロジピンの国内での浮腫の発生率は0.27%と報告されているが、実際はこれよりも遙かに多いと私は感じていた。
イギリスの調査では、アムロジピンの浮腫出現率は6.3%、特に女性は9.0%と報告されている。なぜ日本と英国で大きな差があるのか。これは人種差よりも副作用のチェック時に日本の医師が浮腫に注目していないためと私は思っている。外来で患者さんの下肢の中等度浮腫を見つけたときでさえ、本人はまだ自覚してないことが多い。軽度の浮腫では、患者さんはほとんど気づいていない。
医師が漫然と患者の訴えだけを聞いていたのでは、多くの足の浮腫(下腿浮腫、足背浮腫)を見落としてしまう。なお、同じカルシウム拮抗薬の中でも、腎臓の濾過装置である糸球体に入る動脈(輸入動脈)と糸球体から出る動脈(輸出動脈)に対する血管拡張効果の差があり、浮腫の頻度や腎臓障害の程度に差が出るので、これらを使い分けることも大切である。
|
カルシウム拮抗薬の腎細動脈の血管拡張作用の違い(商品名)
|
|
| 1)輸入動脈の拡張が輸出動脈よりずっと大きい | ニフェジピン(アダラート他)、ニカルジピン(ペルジピン)、バルニジピン(ヒポカ)、イスラジピン、ブラニジピン、アムロジピン(ノルバスク、アムロジン)、ジルチゼム(ヘルベッサーR) |
| 2)輸入動脈の拡張が輸出動脈より大きい | マニジピン(カルスロット)、ニルバジピン(ニバジール) |
| 3)輸入動脈と輸出動脈の拡張作用はほぼ同じ | ジルニジピン(アテレック、シナロング)、エホニジピン(ランデル) |
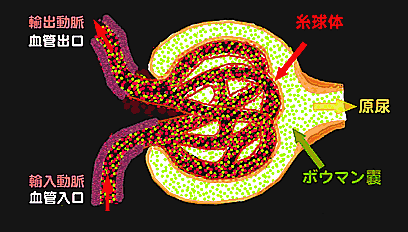 |
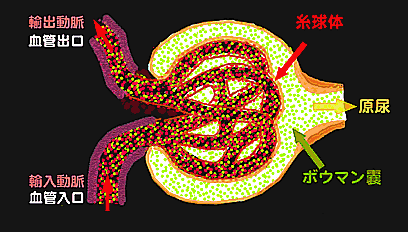
【輸入動脈(入り口)、輸出動脈(出口)の投薬前の状態】
腎臓に入った動脈は、糸球体という毛細血管の集合体で、老廃物と水分とミネラルが濾過されて原尿となる。原尿はこの後で役立つミネラルと水分が再吸収されて、濃縮されて尿となる。 輸入動脈が拡がるほど、逆に輸出動脈が狭くなるほど、糸球体の壁(毛細血管)にかかる圧負担が増大する。 糸球体:毛細血管の集合体 ボウマン嚢:濾過された原尿の受け皿 、原尿は尿に比べて濃度が薄く、この後細尿管で水分やミネラルの再吸収があり、残りの濃縮されたものが尿となる。 |
 |
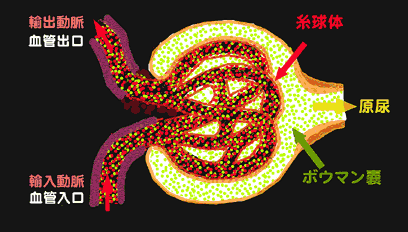
【輸入動脈の拡張>>輸出動脈の拡張の場合】 輸入動脈が開いて、輸出動脈がそれほど拡がらなければ、糸球体の壁(毛細血管)にかかる圧負担が増大するために、腎臓が障害を受けやすい。
|
 |
【輸入動脈と輸出動脈の拡張の度合いがほぼ等しい場合】
表の3)のケース 左図では輸入動脈(軽度拡張)、輸出動脈(軽度拡張)です。 輸入動脈と輸入動脈が同等に拡がれば、糸球体の壁(毛細血管)にかかる圧負担はそれほど増大せず、腎臓が障害を受けにくい。
|
まとめ:ほとんどの高血圧の原因はよく分かっておらず、「本態性高血圧」と呼ばれる。しかし、一部の高血圧の原因は解明されており、これらを「二次性高血圧」と呼ぶ。原発性アルドステロン症は血圧を上昇させるアルドステロンというホルモンが副腎の良性腫瘍や副腎の過形成などの原因により増加したためにおこる代表的な「二次性高血圧」のひとつである。従来は少ないとされていたが、この病気による高血圧は意外と多いと最近報告された。
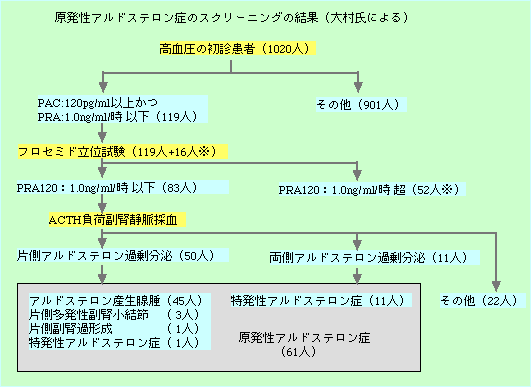
従来、高血圧患者に占める原発性アルドステロン症の頻度は0.5%程度と報告されていた。しかし、社会保険中央総合病院の大村昌夫氏は、140/90mmHg以上の高血圧の初診患者1020人(1995-1999年)のうち、原発性アルドステロン症と診断される患者が6.0%もいたと最近報告した(Hypertens
Res 2004;27:193-202) 。
原発性アルドステロン症はアルドステロンを産生する副腎の良性腫瘍(初診高血圧の4.4%)や副腎過形成によるアルドステロンの過剰分泌をきたす疾患群である。この病気の特徴は手術により症状が劇的に改善することが多いことである。特にアルドステロン産生腫瘍の手術成績は良好で、手術例45例中、32例(71%)は服薬が不要となり、残りの13例(29%)でも降圧剤の種類や量が減った。「アルドステロン産生腫瘍は腫瘍の部分だけを除去すれば、高血圧が治ることの恩恵は大きく、積極的に手術と勧めてもよい」と言っている。
【原発性アルドステロン症の診断】
臨床症状から原発性アルドステロン症を診断するのは難しい。診断にはレニンとアルドステロンという血液中のホルモンを測定することがポイントだ。ただし、診断に当たっては以下の注意が必要である。
●必ず採血前30分間は安静を保つ
患者の身体状況により値が大きく上下するため、不可欠な条件である。
●スクリーニングのための基準値はアルドステロン:PAC120pg/ml以上( 正常値30-160pg/ml) かつ、レニン:PRA1.0pg/ml/時以下(
正常値0.5-2.0)とする。正常値には定説がなく、見落としを減らすためにスクリーニングの値は甘く設定する。
●原発性アルドステロン症のうち低カリウム血症は25%であった。
●確定診断には入院が必要
正確な診断のためには、副腎皮質刺激ホルモン負荷後の副腎静脈採血中のアルドステロン測定が有用である。
 |
|
高血圧の初診患者1020人のうち61人(6%)が原発性アルドステロン症と診断された。 |
まとめ:総コレステロール値が高いと心筋梗塞になりやすい。ところが以外にも国内の調査では、「心筋梗塞になった人の総コレステロール値は、一般住民と差がない」。このことからも「少なくとも日本においては高コレステロール血症は、心筋梗塞の危険因子群の絶対的な主役ではない。」と私は考える。心筋梗塞になりやすいかどうかはまだ未知の危険因子も含めて複数の危険因子によって規定されることを再認識すべきと思われる。
欧米人においてLDLコレステロールは虚血性心疾患の最大の冠動脈危険因子と考えられているようである。しかし、日本人の心筋梗塞患者を調査すると、高コレステロール血症を示す割合は以外と少なく、一般住民と差がないと報告されている。
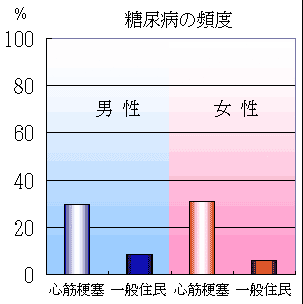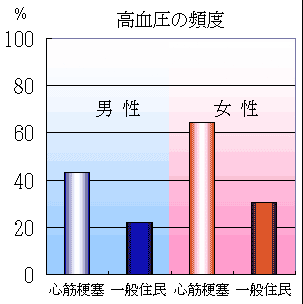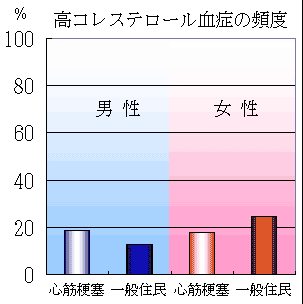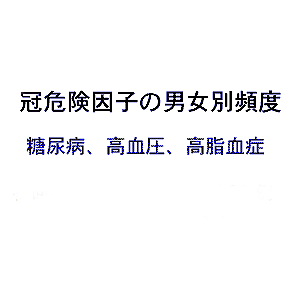
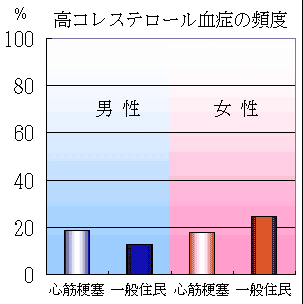
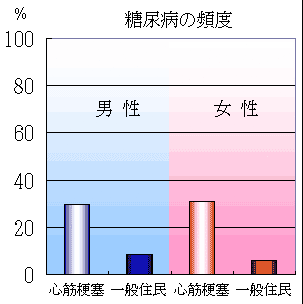
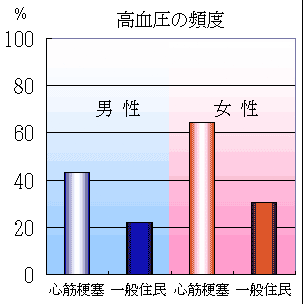
下のグラフは、札幌医科大学付属病院第二内科の資料から作成したものである。初回発症の急性心筋梗塞100例(男性72人、女性28人)における冠動脈危険因子の男女別頻度である。総コレステロール240mg/dl以上の高脂血症の頻度は男女とも1/3以下でそれほど多くない。
|
初回急性心筋梗塞100人における男女別の冠危険因子の頻度
|
 |
さらに、心筋梗塞発症者と一般住民における冠危険因子の頻度の比較(北海道帯広市1990-1996年)では、心筋梗塞発症者では高血圧、糖尿病の頻度が男女ともに一般住民よりも高いと統計学的に言える(カイ2乗検定、すべてp<0.001)。しかし、高脂血症の頻度は男女ともに一般住民と差がない。
つまり、高コレステロール血症だけでは、日本人の冠危険因子の総和を代表していない。別の言い方をすれば、「高脂血症のみでは心筋梗塞のリスクが高い」とは言えない。
虚血性心疾患発症患者を詳細に検討すると血圧、血糖値、コレステロール値などが基準値に達しない程度の軽度上昇があるという。軽度の冠危険因子が集積して、心筋梗塞発症の危険性が高まっていると考えられている。この危険因子の集積の基盤をなす病態がインスリン抵抗性と考えられている。
|
心筋梗塞における冠危険因子(糖尿病、高血圧、高脂血症)の男女別頻度
(北海道帯広市1990-1996年)
|
|||
|
糖尿病
|
高血圧
|
高脂血症
|
|
|
男
性 |
一般住民より多い
|
一般住民より多い
|
一般住民と差がない
|
|
女
性 |
一般住民より多い
|
一般住民より多い
|
一般住民と差がない
|
|
心筋梗塞と一般住民における
冠危険因子(糖尿病、高血圧、高脂血症)の男女別頻度 (北海道帯広市1990-1996年) |
 |
 |
 |
 |
参考資料
虚血性心疾患のリスクファクターと予防戦略P57-60、循環器New Trendsシリーズ 島本和明編集 2003.2.1発行。
「インスリン抵抗性」斎藤重幸(札幌医科大学第二内科講師)、島本和明(札幌医科大学第二内科教授)
2004年04月16日記
まとめ:いままで高脂血症の危険性と高脂血症治療薬の効果ばかりを強調してきた動脈硬化学会の代表的人物の発言に、総コレステロール値が高いという理由だけで、安易に薬物療法を行うことを警告する発言があった。
2004.4.1発行(年6回発行)の山之内製薬発行の「新薬と治療」4-5月号No.447に、「特集:脂質低下療法はどこまで解明されたか」があり、ここで学会トップ2人のコメントに、いままでガイドラインにはない発言がでてきた。
本文はA4で各4、3ページと長いので、特に気になるところだけを引用した。
---------- 以下、一部を引用 -----------------
(1)日本における高脂血症治療の現状
金沢大学大学院医学系研究科医科学専攻(内科)教授 馬渕 宏
動脈硬化は多くの危険因子を背景に発症進展する。中でもコレステロールは動脈硬化の原因物質であり、高コレステロール血症は原因疾患と位置づけられる。ここでは、「動脈硬化性疾患診療ガイドライン2002年版」が作成された背景と、このガイドラインが発表されて6-9ヶ月後に行った高脂血症薬物治療の実態に関するJapan
Lipid Assessment Program (J-LAP)について解説したい。
●ガイドライン設定のコンセプト●
.... (省略)......動脈硬化性疾患、とくに冠動脈疾患の頻度はわが国と欧米では大きく異なっており、欧米のガイドラインをそのままわが国に導入することには問題が多い。わが国のガイドラインはわが国で得られたエビデンスに基づき設定されるべきであるが、最近まで独自のデータは少なかった。
●個々の危険因子からグローバル・リスクへ●
動脈硬化は多くの危険因子を背景に発症進展するので、ガイドラインも特別な配慮が必要である。.......(省略).....
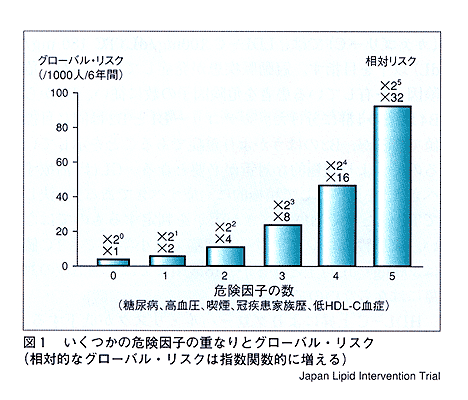
動脈硬化性疾患では、複数の危険因子が重なりあった場合の評価(グローバル・リスク評価)に基づいて診療されなければならない。そのような考え方の発端になったのはフラミンガム・スタディの成績である。例えば、血清コレステロール値が同一であっても、他の危険因子の有無により心血管イベントを起こす確率が大きく異なることが明らかになった。わが国のJapan
Lipid Intervention Trial(J-LIT)のデータでもそのことが明らかにされている(図1)。
| 図1 グローバルリスク(J-LIT) |
 |
たとえば、従来のガイドラインに設定されていた総コレステロール値の「適正域」か否かは、他のリスクファクターを網羅した患者背景を知らなければ判定できないことになる。逆に総コレステロール220mg/dl以上でスクリーニングされた患者でも、他の危険因子がない一次予防では240mg/dlまでは治療対象とはならないことになる。このように総コレステロール値だけから判断して治療すべきか否かを決定してはならない。
●相対リスクから絶対リスクへ●
絶対リスク:一定期間に心血管系イベントを起こす確率
相対リスク:あるリスクを持たない人と持っている人の心血管系イベント発生率の比
総コレステロール値が200mg/dlのところの虚血性心疾患死亡率を1とした場合、相対リスクが2倍となるところを高コレステロール血症の診断基準値としている。相対リスク2倍の点はわが国のデータでも240mg/dlであるが、1997年の診断基準値は1.5倍の点、220mg/dlが採用されている。このように相対リスクからみれば、総コレステロール値と虚血性心疾患発症の関係は、わが国と欧米では同一である。しかし、同じ総コレステロール値でも、欧米の虚血性心疾患発症頻度(絶対リスク)はわが国の3-10倍である。相対リスクに基づいてガイドラインを作成すれば欧米のものをそのまま導入しても良いが、絶対リスクに基づけば欧米のガイドラインをわが国に導入することはできない。
ヨーロッパ動脈硬化学会、心臓病学会、高血圧学会の合同ガイドラインは、絶対リスクに基づき一人一人の患者に適応できるガイドラインを設定している。2001年5月に発表された米国コレステロール教育プログラム第三版(NCEP-ATPIII)によれば、個々の患者の危険因子を数え、複数の危険因子を持つ患者においては、今後10年間におけるCHD発症頻度(絶対リスク)をフラミンガム・スタディのスコア表に基づいて算出する方法を採っている。わが国ではリスクを評価するチャートは発表されたが、一般化していないのは残念である。
●患者カテゴリー別治療目標値●
上述のように個々の患者のグローバル・リスクは、冠危険因子がいくつあるかによって異なることから、図1のように冠危険因子が全くない群から1-5個の群分けを行うと、各群の絶対リスクと相対リスクの平均値が算出される。このように患者を冠動脈疾患の有無、冠危険因子の数によりカテゴリーに分けて治療目標値が設定できる。他の冠危険因子の数(n)により、相対リスクは2のn-1乗と概算できる。冠危険因子の重なりは相加的ではなく、指数関数的に作用することが明らかである.......(省略)........。ガイドラインは「治療すべき人」を見いだして積極的に治療すべきである。決して総コレステロール値だけで治療すべきか否かを判定するものではない。家族性高コレステロール血症では小学生でもTC値は300mg/dl以上となるが、18歳頃までは薬物治療の対象にはならないのである。HDL-C上昇によりグローバル・リスクが低下する。将来のガイドラインにはHDL-C40mg/dl以上とするのではなく、変数として目標段階が設定されるべきと思われる。
現在はスタテンによるLDL-C低下が注目されているが、今後はHDL-C上昇の治療が積極的に行われるべきと考える。
●一般診療における治療目標値到達度●
一般臨床家の診療が新しいガイドラインの目標値をどの程度達成しているかを調査したのがJ-LITである。.............(省略).............このように治療目標を一律"正常値"(たとえば220mg/dl以下)で満足することなく、個人個人のグローバルリスクを算出して、"治療すべき人"を見いだし、目標値達成を目指すことが重要となる。
..................(省略)..........................
●1.5次予防的トライアル●
........................(省略)..............................
●本邦の一次予防試験●
........................(省略)..............................
●おわりに●
以上の大規模臨床試験から、図2に示すように、一次予防でもLDL-C値を低下させるほど、冠動脈疾患イベント発症率が低下することが明らかとなった。しかし、注意を要することは、このような結論を導き出せるのはハイリスクの患者であるということである。最もリスクが低いと考えられるAFACPS/TexCAPSでも、低HDL-C血症という大きな危険因子を有している群が対象となっている。これらの試験から、わが国のガイドラインでいうところのB3、B4の患者については十分な治療が必要であることが浮き彫りになったといえよう。一方、カテゴリーA、B1、B2の患者では、必ずしも薬物療法が必要ない場合があるというメリハリのきいた診療が望ましいものと思われる。今後は、一次予防ではLDL-Cの低下効果をコストベネフィットという観点からも検討する必要があろう。
まとめ:重症心不全患者の運動療法では、「歩行中に会話をし、
少し息が切れる程度であれば、まず強すぎることはない」。ただし、念のために運動中の心拍数、患者の表情、気分、運動した日の夜間の症状悪化がないことなどを確認しておくとよい。
昔は心不全(心臓病)患者の運動はよくないとされていた。しかし、現在は心臓病患者にもそれぞれにあった運動をしたほうがよいとされている。しかし、重症の心不全となると心臓専門医でも運動療法は躊躇してしまう。このたび、重症心不全の運動療法に関して役立つコメントがあったので、これを要約してここに載せた。
------- 以下引用文 -------
運動療法は今や心不全治療に必須であるが、重症の場合には尻込みしてしまうことが多い。しかし、どの程度の重症度であれ点滴が中止になった時点で速やかに開始可能である。...(省略)...心肺運動負荷試験(CPET)でAT(嫌気性解糖閾値)が決定できればATを用いるが、...(省略)......ATが決定不能な場合や低すぎる場合には別の方法で処方(運動処方)を出す。
まず分速41mのきわめてゆっくリとした歩行を行う。これは2.2METs(※METSは相対エネルギー消費量、安静座位を1としてその何倍の酸素消費量にあたるかを示す)で、自転車エルゴメータの10ワットに相当する。このレベルが適切であるか否かの決定にはtalk
test(訳:会話試験?)を用いる。歩行中に会話をし、....(省略).... 少し息が切れる程度であれば適切であり、返事もできないくらいなら速度を遅くする。息切れしていなければ63m/minにする。これは2.8METsで20ワットに相当する。その後は徐々に速度を上げていき、少し息切れが出る速度で運動療法を行う。taIk
testを用いれば心肺運動負荷試験を行わなくてもATレベルの運動強度を決定できる。.......(省略)..........初回の運動を数分で留めるか、1分くらいの歩行と休息を数回繰り返す方法を用いると、数日後には30分間歩いてしまうことも経験される。運動中には症状がなくても夜中以後に体調不良を訴えることがある。
運動が過負荷か否かを判断する手段は現在のところないが、心拍数が通常よりも多い場合、あるいは表情がいつもよりも沈み、顔色が悪い場合には、体調がその後悪化することが多い。このような徴候が認められたときには中断する。 ..................(省略).....................
当院の意見:
心臓の動きが大変悪い拡張型心筋症という病気がある。しかし、心臓の動きが悪い人はすぐに心不全になるかというとそうでもない。以前に、心臓の動きが悪すぎるので、大腸癌の手術は不可能と言われた患者がいた。しかし、本人は軽い農作業もやれるほど元気だった。診断したのは心臓の手術も行う基幹病院(3次救急病院)だった。確かに心臓の動き(左室駆出率)は著明に低下していたが、運動に耐える能力(運動耐容能力)は心臓の動きだけでは判断できないと当時から考えていた。手術の危険性は高いが、それを納得していただければ、手術も選択枝になると説明した。ハイリスクなので大学病院を紹介したところ、とくに問題なく手術が終了した。この例は心臓の動きだけでは、循環器システムの耐容能力を評価することができないことを示している。
これを説明するメカニズムの一つにふくらはぎの筋肉の働きがある。四つ足動物と違って、ヒトの下肢の静脈には逆行を防止する静脈弁がある。足の筋肉はその収縮時に静脈の血液を頭の方へ絞り出す効果があり、第二の心臓を呼ばれている。足の筋肉は弱った心臓の補助ポンプの役割を果たし、運動能力を高める。寝てばかりいると足の筋肉がすぐに弱くなる。重症心不全でも足の筋肉が弱くならないように、ベッドの上や、ベッドの脇で足のトレーニングを行うことが大事である。
心臓病のない人を含めて、運動療法の強さを決めるのに簡単で結構信頼できる指標として、「自覚症状による判定」と「心拍数による判定」がある。この指標は研究目的ではなく、実際に患者さんを診る上で実用的である。慢性期の心筋梗塞の具体的な運動指導方法として、日常生活面においては「ややきつい(ボルグ指数13前後)」レベルで運動を行い、心拍数は嫌気性解糖閾値(AT)に基準をおき、40歳では130/分、50歳・60歳代では110/分程度、さらに嫌気性解糖閾値となる時のMetsに相当する運動種目の設定が可能と考えられている。ただし、具体的な目標値は運動療法の知識と経験のある医師に決めてもらうほうがよい。
参考資料
「重症心不全の運動療法のコツ」より、群馬県立心臓血管センター 安達 仁、Medical Practice(文光堂) 2004.4月号 P654
2004年04月14日記
まとめ:日本人9768例の14年間の追跡調査で、喫煙の心臓病、脳卒中、その他の血管疾患への影響度が報告された。喫煙の影響は高齢者よりも中年男性への影響が大きく、喫煙者と非喫煙者の優劣差(オズ比)もかなり大きいことが再確認された。糖尿病、高血圧、高脂血症などと比較しても、循環器系疾患に対する喫煙の影響は極めて大きいことがわかる。
1980年に行われた厚生省循環器疾患基礎調査のデータをもとに追跡調査を行っているNIPPON
DATAグループは、1997年に”喫煙”の循環器疾患死亡に及ぼす影響を検討した成績を報告した。調査対象は、男性4,295名、女性5,473名の計9,768例で、14年間の追跡調査における死亡総数は1,354名であった。
最初の調査で喫煙習慣を1)吸わない、2)禁煙(過去の喫煙歴が1日1箱以内)、3)禁煙(過去の喫煙歴が1日2箱以上)、4)喫煙(1日1箱以内)、5)喫煙(1日2箱以上)の5群に分けて、循環器疾患死亡との関係を調べた。
年齢調整後の喫煙習慣別の死亡率をみると,
●高齢者より中年男性が煙草の影響が大きい
30〜64歳の若年群のほうが、65〜89歳の老年群よりも喫煙の影響をより強く受けて、死亡率が増加した。
●男性若年群では脳卒中や心臓病による死亡が喫煙量が多いほど増加した。
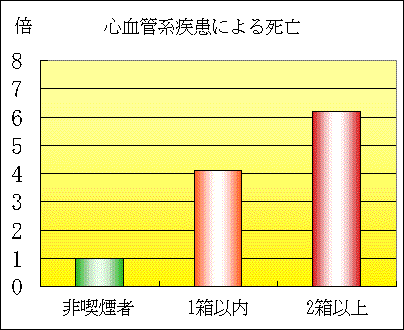
男性若年群の脳卒中、心血管系疾患の総循環器疾患死亡率と喫煙量との関係をみると、非喫煙者に比べて1日1箱以内の喫煙者では4.1倍、1日2箱以上の喫煙者では6.2倍の相対危険度を示した。さらに、非喫煙者に対して1箱以内の喫煙者、2箱以上の喫煙者の相対危険度は、心血管系疾患ではそれぞれ4.2倍と7.4倍、脳卒中では3.4倍と4.2倍、虚血性心疾患では1.8倍と4.9倍にのぼっていた。特に注目されるのは、喫煙と脳卒中死亡率の関係で、わが国の調査で両者の相関が明瞭に示されたのは今回が初めてだという。
一方、女性の場合は喫煙者が少ないせいもあり、有意な関係が認められたのは総循環器疾患死亡と脳卒中の2つだけだったが、喫煙者の死亡率は非喫煙者に比べ、それぞれ1.8倍、3.2倍と高くなっていた。
さらに、Cox比例ハザードモデルで循環器疾患死亡への危険性を調べたところ、1箱の喫煙は「最大血圧値約20mHgの上昇」、「血糖値約80mg/dlの上昇」、「約5歳の加齢」に匹敵することが判明した。
グループを代表して報告した上島氏は、「今回の調査で喫煙の危険性が改めて浮き彫りにされた。循環器疾患の予防には血圧管理とともに、喫煙対策が重要である。(一部省略)」と禁煙の啓蒙の必要性を強調した。
出典:Medical Tribune Congress News Service 97/5
第61回日本循環器学会総会速報(1997年3月31日東京発) 「喫煙の循環器疾患死亡に及ぼす影響」:1万人14年間の追跡調査より、著者:滋賀医科大学福祉保偉医学 上島弘嗣から、一部抜粋。
|
30〜64歳の男性における喫煙の影響(1)
|
|||
 |
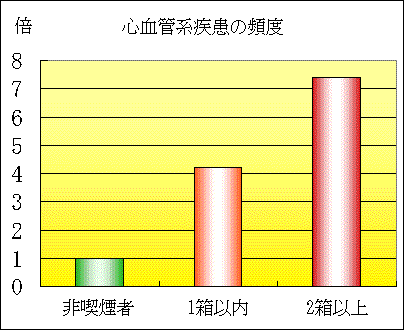 |
||
|
30〜64歳の男性における喫煙の影響(2)
|
|||
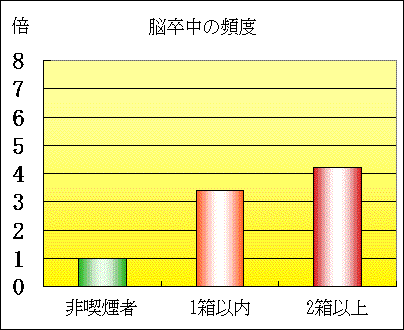 |
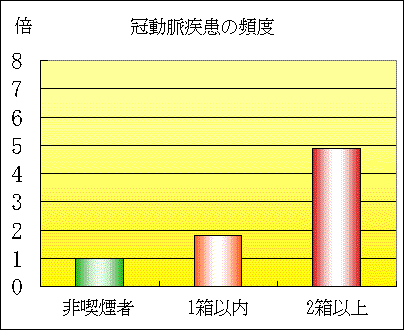 |
||
まとめ: Framingham冠動脈リスク評価では、アフリカ・南アジア系の心血管系イベントリスクが過小評価される。
米国北東部のFramingham在住白人の追跡研究を基礎とした冠動脈疾患(CHD)リスクスコアを用いた場合、アフリカならびに南アジア系人種の心血管系疾患(CVD)リスクが過小評価される可能性があるとする横断調査がBritish
Medical Journalの2002年11月30日号に掲載された。
本調査は、ロンドン在住で心血管系疾患を有さない40〜59歳男女1,386例(白人475例、南アジア系447例、アフリカ系464例)における今後10年間の冠動脈疾患と心血管系疾患のリスクを、Framinghamリスクスコアを用いてそれぞれ評価・比較したもの。
その結果、CHDリスクが同等であれば、南アジア系、アフリカ系のCVDリスクは白人に比べ高かった(X軸にCHDリスク、Y軸にCVDリスクをとった回帰直線の傾きは、白人1.30、南アジア系1.40、アフリカ系1.48、p<0.001)。
出典:http://club.carenet.co.jp/Hypertension/journal/js0211.asp?SID=#2
文献: Application of Framingham risk estimates to ethnic minorities in United
Kingdom and implications for primary prevention of heart disease in general
practice: cross sectional population based study.BMJ. 2002 Nov 30;325(7375):1271.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Retrieve&db=PubMed&list_uids=12435255&dopt=Abstract
2004.03.10記
まとめ:日本高血圧学会は、2003.9月に「家庭血圧測定条件設定の指針」をまとめた。これは誤差の少ない血圧値を得るための指針である。家庭血圧の大きな長所として、●患者に高血圧治療に積極的に取り組む姿勢が身に付く、●早朝高血圧の診断、●白衣高血圧の診断に役立つ、等がある。しかし、いままで家庭血圧測定の測定条件や判定基準ははっきりとは決まっていなかった。2003年9月高血圧学会は、日本で行われた大迫研究をもとに、家庭血圧測定の標準指針を作成した。以下、当院の追加解説も含めて簡単に解説する。
■家庭血圧測定条件設定の指針■
【1】家庭血圧測定装置
カフーオシロメトリック法装置を推奨する(市販されている多くの商品がこれ)。この方法の機器は、安価である、周囲の雑音の影響を受けにくい、誤差が生じにくいなどの利点がある。ただし、機器ごとにカフ内圧から血圧値を計算する方法が異なるので、厳密には医師が聴診法で測定した血圧値を基準として測定装置の精度を評価する。
【2】測定部位
上腕に巻くタイプの機器を選ぶことが重要である。指や手首で測定する装置は誤差が生じやすい。手首血圧計は将来利用価値がでる可能性があるが、現時点では上腕で測定する方法が最も誤差が少ない。
注意:血圧は測定部位により異なる。これは心臓からの距離、血管の大きさ、末梢血管の収縮度、など物理的(解剖的)、生理的な要素によって、脈波である血圧は変動するからである。沖から海岸にうち寄せる波を考えてみても、波の山の高さ(最高血圧)と波の谷の深さ(最低血圧)は海岸の海の深度や周囲の地形によって影響されることに似ている。
【3】精度確認
測定装置の精度を確認するには、水銀カフ血圧計と自動血圧計を交互に装着して、両方の較差をみる。それぞれ2回測定を行い平均を用いる。較差が5mmHg以内ならば精度に問題ない。両腕の上腕に水銀カフ血圧計と自動血圧計を同時に装着して、較差をみてもよい。確認作業は定期的に行うべきである。
【4】具体的な測定条件
測定の姿勢は座位とする。測定時刻は朝、夕とする。朝は起床時1時間以内とする。特に早朝高血圧の発見のために、朝の血圧測定は重要である。起床後の生理的な影響を避けるために、排尿後、朝食前とする。測定前は1〜2分安静とし、降圧薬の服用前に測定してもらう。夜は条件を合わせることが困難なので、測定しやすいように就寝前と簡易な条件とした。
【5】測定回数・測定期間
家庭血圧はできるだけ、長期に渡って測定を続けてもらうことが、患者の予後予測(高血圧合併症を将来起こすか、またはすでにある場合悪化しやすいかどうかの予測)に重要である。そのため、毎日の測定や一日に何回も測定することを求めない。今から高血圧の治療を始める無治療時期で、外来血圧180/110mmHg未満の場合や薬剤変更時には、1週間に5日は測定してもらうが、血圧安定期になれば1週間に3日以上測定すればよい。
【6】記録・集計・評価
すべての測定値は時刻、脈拍数も記録することが望ましい。そのほか、患者さんが測定した血圧値をすべて記録してもらう方が望ましい。朝の1回目の測定値、夜の1回目の測定値をある期間内で集計し、その平均値を評価に用いる。
|
家庭血圧測定判定基準(大迫研究をもとにしている)
|
|||
|
収縮期血圧
|
拡張期血圧
|
判定
|
|
| 135mmHg以上 |
かつ
|
85mmHg以上 | 確実な高血圧で降圧治療対象となる。 |
| 135mmHg以上 |
または
|
80mmHg以上 | 高血圧 |
| 125〜134mmHg |
かつ
|
80mmHg未満 | 未定義(境界領域) |
| 125mmHg未満 |
かつ
|
80mmHg未満 | 正常血圧 |
| 125mmHg未満 |
かつ
|
75mmHg未満 | 確実な正常血圧 |
まとめ:冠動脈心疾患(狭心症や心筋梗塞)のリスク予測する新しい血液検査法が米国で承認された。これにより冠動脈性心疾患のリスク予測が向上すると期待される。
PLACは、リポ蛋白質関連酵素ホスホリパーゼ(Lp-PLase)A2の血中濃度を測定する。この酵素は、マクロファージによりつくられる。冠動脈疾患患者のマクロファージは、同酵素を多量に産生して血液中に放出する。
PLACは、冠動脈疾患のリスクを単独で予測するというより、臨床評価および従来の冠動脈疾患リスク評価法と併用して利用します。悪玉コレステロール(LDL-C)が130mg/dL以下でもPLAC値が高い人は低い人よりも冠動脈疾患のリスクが
2 〜 3 倍高くなると予測される。
出典:Medical Tribune. 2003年9月4日 (VOL.36 NO.36) p.14
2003.09.26記
まとめ:狭心症、心筋梗塞、脳梗塞、脳出血を予防するのに、生活習慣の改善や薬物治療が行われている。しかし、どの危険因子の改善が、どれくらいの効果があるかということを、意識して治療している医師は少ない。禁煙は、降圧療法、血糖コントロール、運動習慣、高脂血症の治療よりもずっと高い効果があることが、日本では十分に理解されていない。日本は喫煙に対してまだまだ寛容である。この資料を見せながら、なかなか禁煙できない人に禁煙を勧めたい。
Hennekens CH,2002 AHA発表からの資料
虚血性心疾患(狭心症・心筋梗塞・突然死など)、脳血管障害(脳梗塞、脳出血)、他の部位の血管(末梢動脈)の病気の予防には、生活習慣の改善や薬物療法が有効と報告されている。2002年の米国心臓病学会で、これらの予防方法の有効度を比較する発表があった。これは過去の信頼できる複数の研究報告を集計して、解析(メタアナリシス)するという方法で行なっている。
|
初発ならびに再発の両方を含んだ予防の研究
(一次・二次予防) |
再発予防の研究
(二次予防) |
||||||
|
理想体重の維持
|
血圧
|
血糖
|
禁煙
|
運動
|
脂質
|
アスピリン
|
チクロピジン
|
|
18-39%
|
16-38%
|
12-14%
|
40-50%
|
25%
|
28-30%
|
32%
|
32%
|
|
50歳未満
|
両剤で効果に差がない
|
||||||
| Hennekens CH,2002 年米国心臓病学会発表資料より | |||||||
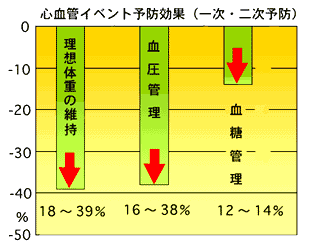 |
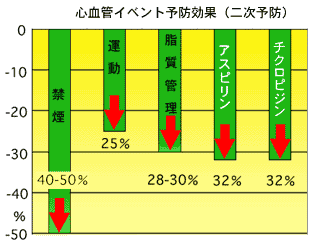 |
| グラフは上表から作成 | |
狭心症・心筋梗塞・脳梗塞・足の動脈閉塞は、動脈に変性したコレステロールがたまる粥状動脈硬化(アテローム)とそのアテロームの破綻による血液の塊(血栓:けっせん)形成が病気の原因と考えられている。
まだ、これらの疾患を発症していない人の心臓・血管疾患の予防を「一次予防」と言う。他方、一度これらの疾患になった人の心臓・血管疾患の予防を「二次予防」と呼んでいる。
ここで目立つのは、「理想体重の維持(肥満の改善)、血圧管理(高血圧の治療)、血糖管理(糖尿病の治療)、運動習慣、脂質管理(高脂血症の治療)や抗血小板療法よりも禁煙の効果が高い」という事実である。薬を何種類も飲んでいる一方で喫煙を続けていることが、いかにちぐはぐな治療であることがわかる。なんとか禁煙をさせることが、これらの病気から自身を守るのに絶対必要なのである。
【アスピリンとパナルジン(一般名:チクロピジン)のどちらがよいか】
動脈の血栓形成予防には、血小板の機能を抑制する薬が有効とされている。具体的薬剤としては、アスピリン(バイアスピリン、バファリン81など少量のアスピリン製剤)やアスピリン以外の抗血小板薬(商品名:パナルジン、ケタス、プレタール、ドルナー、アンプラーグ、ペルサンチン)がある。プレタール、ドルナー、アンプラーグは血小板機能を抑制する作用だけでなく、末梢血管を広げ、血流を改善する働きもあり、主に足の動脈硬化による血流障害(閉塞性動脈硬化症)に使われる。ケタスは循環改善と喘息治療効果がある。心臓病や脳梗塞の予防によく使われているのは、少量のアスピリン製剤とパナルジンである。アスピリンは、腸で溶けるようにしたり、制酸剤であるアルミ化合物を配合したりと胃障害が起こりにくいように工夫されている。
日本でのパナルジンとアスピリンの選択に関して、不合理な問題がある。正当な理由もなく、アスピリンではなく、パナルジンを処方している医師が多い。多くはパナルジンの方が、アスピリンよりも強い血小板機能抑制効果があり、よく効くだろうと思いこんでいるのではないか。また、胃腸障害が少なく、副作用が少ないと思いこんでいるのではないか。冠動脈ステント留置後のような特殊な場合は、アスピリンとパナルジンの併用がよいとされている。しかし、それ以外の心筋梗塞や脳梗塞再発予防効果は、アスピリンとパナルジンではほとんど同じであると報告されている。
極めて少ないもののどちらも重篤な副作用がある。とくに、パナルジンは重篤な副作用(血小板が減少し、あちこちに出血する血小板減少性紫斑病、白血球が極端に減少する無顆粒球症、重症肝障害)が、薬を飲み始めて2ヶ月以内におこることがある。2002年に厚生労働省はパナルジン内服開始から2ヶ月間は2週間毎に血液検査を勧め、厳重に注意するようにと警告している(添付文書)。海外では、低費用で効果の高いアスピリンがパナルジンよりも当然ながら好まれている。抗血小板薬はアスピリンが基本であり、副作用や他に期待する効果がある場合にのみ、他の薬剤を処方すべきと言われている。
ただし、アスピリンにも問題がある。急性心筋梗塞患者を調べたところ、1/3はアスピリンの効果(抗血小板作用)が認められなかったということである(アスピリン抵抗性)。このアスピリン抵抗性の原因はまだ不明であり、また他の抗血小板薬がアスピリン抵抗性の患者に有効かどうかも分かっていない。
当院の感想:
当院では、「喫煙は心筋梗塞の再発の最重要危険因子であり、薬を飲むよりは禁煙の効果の方が高い」と説明してきた。このことを理解してもらうのにこの資料はとても役立っている。
主な参考資料:日本医師会雑誌 2003.9.1 、Medical Tribune 2003.10.2
2003.09.15記 2003.10.7追記
まとめ:「心臓病による突然死の原因で、大きな比重を占める心室性頻拍性不整脈(心室性頻拍、心室細動)の再発が、直接関係がないと思われる高脂血症の治療薬で大きく減少する。その効果はいままでの標準的な不整脈治療薬(抗不整脈薬)よりも大きい。」ことが発表されたL.Brent
Mitcellら、Journal of the American College of Cardiology(41:81-87) 。
いままでも複数の研究から、「高脂血症治療薬が心臓突然死を減少させる」ことが示唆されていた。今回、最大規模の患者数を対象とした心室性頻拍性不整脈の研究の解析結果の一部が報告された。高脂血症治療薬を早期から一貫して受けていた83例は、受けていなかった279例に比べて、心室性頻拍と心室細動が40%も低かった。また、同薬を服用していた149例は、服用していなかった564例に比べて、死亡率が36%低かった。
しかし、高脂血症が不整脈の発生と死亡の原因になっているかどうかは不明であり、また冠動脈疾患のない症例や高脂血症のない症例にも高脂血症治療薬が有効かどうかも、今のところ不明である。
当院の感想:
今ある不整脈治療薬(抗不整脈薬)は、不整脈の総数を減らすが、突然死につながる重症不整脈を返って増加させるものが多い。また、抗不整脈薬は危険な副作用も時に生じるため、安全とは言えない。もし、高脂血症治療薬は副作用が少なく、安全性が高いので、突然死の予防にとても有効というなら、臨床家としてありがたい。高脂血症治療薬(スタチン系薬剤)は内膜の破綻(血管最内面の膜が破れ、血の塊ができて、血管をふさいでしまう)予防効果がわかっている。この作用と突然死の減少効果が関連があるのかどうかはわからない。しかし、少なくとも冠動脈疾患のある患者さんや冠動脈疾患になりやすい患者さんには、高脂血症治療薬を積極的に使って行く理由の一つになるかもしれない。
主な参考資料:Medical Tribune 2003.9.11
2003.09.14記 2003.11.04修正