仠慛柧側塃姤摦柆偺憸偑摼傜傟傞丅姤摦柆巬傕娤嶡壜擻偲偄偆丅
僒僀僩丗 http://www.ipse.de/RoeKo2006/傛傝
奼戝恾丗 http://www.ipse.de/uploads/RoeKo2006/1148045566DSCT2.jpg
傛傝
亂僩僺僢僋僗乮栶棫偮堛妛忣曬-弞娐婍曇No.21乯亃
岞奐擔2006.11.08丂峏怴擔2006.11.14丂 HOME傊乮儊僯儏乕傪昞帵乯丂丂儊僯儏乕傪塀偡丂丂
偙偺儁乕僕偼丄摉堾偑嫽枴傪庝偐傟偨堛妛忣曬(昁偢偟傕嵟怴偱偼偁傝傑偣傫)傪徯夘偟傑偡丅
偙偺儂乕儉儁乕僕偺婰帠偼偁偔傑偱傕嶲峫偵棷傔丄帯椕曽恓偼恌椕堛巘偲憡択偟偰寛傔偰偔偩偝偄丅
99乯亂弞娐婍亃廳徢偺悋柊帪柍屇媧姵幰偑CPAP帯椕傪庴偗側偄偲崅棪偵怱寣娗幘姵偵側傞丅2006.11.08婰
98乯亂弞娐婍亃擔杮恖偱偼270mg/dl埲壓偺崅僐儗僗僥儘乕儖寣徢偼怱憻昦偺婋尟場巕偲側傜側偄 2006.11.08婰
97乯亂弞娐婍亃Dual Source CT偱丄彨棃姤摦柆憿塭偑娙扨側傞偐傕 2006.11.08婰
傑偲傔丗悋柊帪柍屇媧徢岓孮偱偼丄擼峓嵡傗怱嬝峓嵡側偳偺怱寣娗幘姵偑崅棪偵婲偙傞偙偲偑抦傜傟偰偄傞丅廳徢偺悋柊帪柍屇媧徢岓孮偵崅偄帯椕岠壥傪帵偡帩懕婥摴梲埑椕朄乮CPAP)偼丄怱寣娗幘姵偺敪徢傪梷偊傞岠壥偑偁傞偲曬崘偝傟偨丅CPAP憰拝傪寵偑傞姵幰偵懳偟偰丄乽扨偵擔拞偺柊婥傪庢傞偩偗偱側偔丄擼懖拞丄怱嬝峓嵡偺梊杊偵側傞乿偲姪傔傞棟桼偑憹偊偨丅
仠帩懕婥摴梲埑椕朄(CPAP)庴偗側偄偲怱寣娗幘姵偑崅棪偵惗偠傞
丂戞16夞墷廈屇媧婍妛夛(儈儏儞僿儞)偱丄悋柊帪柍屇媧徢岓孮(SAS)偺帯椕偺廳梫惈偵娭偡傞怴偨側曬崘偑拲栚傪廤傔偨丅悋柊拞偵昿夞偵屇媧偑掆巭偡傞悋柊帪柍屇媧徢岓孮偼丄抝惈偺4%丄彈惈偺2%偵尒傜傟丄怱寣娗幘姵偺婋尟場巕偲尵傢傟偰偄傞丅
亂曬崘撪梕亃
曬崘侾丗巰朣偲怱寣娗僀儀儞僩偼CPAP椕朄傪庴偗側偄偲7攞憹壛偟偨丅
丂僗僀僗o乕僛儖戝妛昦堾偺Werner Strobel巵偼丄 2001-03擭偵丄悋柊拞偵柍屇媧偍傛傃屇媧掅壓偑暯嬒偱1帪娫偵38.7夞尒傜傟偨739恖(暯嬒擭楊52嵨,75%偑抝惈)傪懳徾偵丄慜岦偒尋媶傪峴偭偨丅CPAP椕朄傪庴偗偰偄偨523恖(CPAP孮)偲丄PAP椕朄傪庴偗偰偄側偐偭偨216恖(旕CPAP孮)傪斾妑偟偨偲偙傠丄巰朣偲怱寣娗僀儀儞僩偺儕僗僋偼丄CPAP孮偵斾傋偰旕CPAP孮偺傎偆偑7攞崅偐偭偨丅
乽怱寣娗幘姵偵傛傞巰朣偼丄CPAP孮偑2恖偩偭偨偺偵懳偟丄旕CPAP孮偱偼10恖丅CPAP椕朄傪庴偗側偄偙偲偑撈棫偟偨婋尟場巕偵側傞乿偲岅偭偨丅丂
曬崘2丗SAS偺帯椕偵傛偭偰怱寣娗僀儀儞僩偺儕僗僋偼64%掅壓偟偨丅
丂僪僀僣偺儖乕儖戝妛(儃僢僼儉)撪壢偺Nikolausu Buchner巵傜偼丄SAS姵幰638恖傪懳徾偵暯嬒7擭娫偺捛愓挷嵏傪峴偄丄SAS帯椕偺廳梫惈傪曬崘偟偨丅帯椕(偍傕偵CPAP椕朄)傪庴偗偰偄偨偺偼499恖偱丄巆傝139恖偼帯椕傪庴偗側偐偭偨丅
丂怱寣娗僀儀儞僩(怱憻敪嶌丄擼寣娗忈奞丄寣娗怴惗弍偑昁梫側媫惈姤徢岓孮)偑尒傜傟側偐偭偨偺偼丄帯椕孮偱偼78.5%偩偭偨偺偵懳偟丄旕帯椕孮偱偼54.2%偩偭偨丅摨巵偼乽懡曄検夝愅偱偼丄SAS偺儗儀儖丄懳徾幰偺擭楊(55嵨埲忋)丄怱寣娗幘姵偺昦楌偺桳柍偵偐偐傢傜偢丄SAS偺帯椕偵傛偭偰怱寣娗僀儀儞僩偺儕僗僋偼64%掅壓偟偨乿偲岅偭偨丅
亂摉堾偺堄尒亃
丂悋柊帪偵乽儅僗僋偑婥偵側傝丄怮嬯偟偄乿偲nCPAP憰拝傪寵偆姵幰偝傫偑偄偨丅杮恖偑婥偵偡傞偺偱丄堦帪偼乽偦傟側傜傗傔偰條巕傪傒傛偆偐乿偲榖偟偨丅偟偐偟丄摨姵幰偝傫偼擼峓嵡偺婛墲偑偁傝丄崅寣埑偲摐擜昦偺崌暪傕偁傞丅偙偺曬崘傪嶲峫偵丄姵幰偝傫偵嵞傃CPAP椕朄傪懕偗偨曽偑傛偄偲愢柧偟偨丅
亂嶲峫亃
夝愢偺嶲峫暥偺弌揟偼丄乽medical tribune丂2006.10.19乿偱偡丅
2006.11.08婰 丂 2006.11.14廋惓
傑偲傔丗偡偱偵嫹怱徢傗怱嬝峓嵡偵側偭偨応崌傗懠偺摦柆峝壔惈幘姵偵側偭偨応崌傪彍偔偲乮偮傑傝丄堦師梊杊乯丄乽擔杮恖偱偼寉徢偐傜拞摍徢偺崅僐儗僗僥儘乕儖寣徢扨撈偱偼丄嫹怱徢丒怱嬝峓嵡偼憹壛偟側偄乿偙偲偑柧傜偐偵側偭偨丅傑偨丄婋尟場巕偑1-2屄偺恖偱偼丄栻暔椕朄乮僾儔僶僗僞僠儞丗愭敪昳偺彜昳柤儊僶儘僠儞乯偱偼嫹怱徢傗怱嬝峓嵡偼尭彮偟側偐偭偨丅婋尟場巕偑3屄埲忋偺恖偱偼丄栻暔椕朄偱嫹怱徢傗怱嬝峓嵡偼摑寁妛揑偵偐傠偆偠偰尭彮偟偨丅偟偨偑偭偰丄嫹怱徢傗怱嬝峓嵡偺婋尟惈偑崅偔側偄恖乮偦傟偱傕崅帀寣徢偺昦柤偑偮偔乯偵栻暔椕朄傪峴偆偙偲偼丄栻暔偺暃嶌梡偲岠壥傪峫偊傞偲曉偭偰奞偵側傞偲峫偊傜傟傞丅
仠寉徢乣拞摍徢偺崅僐儗僗僥儘乕儖寣徢傑偨偼丄LDL僐儗僗僥儘乕儖寣徢偼姤摦柆幘姵偺婋尟場巕偲側傜偢仠
丂憤僐儗僗僥儘乕儖抣偑270mg/dl埲壓偺寉搙偐傜拞摍搙偺崅帀寣徢偺擔杮恖栺8,000恖傪僐儗僗僥儘乕儖掅壓栻傪巊偭偨孮偲巊傢偢偵怘帠椕朄偺傒偵偟偨孮偺2孮偵暘偗偰5擭娫乮堦晹6擭娫乯捛愓挷嵏偟偨MEGA
Study偺夝愅寢壥偺捛壛敪昞偑偁偭偨丅栻嵻儊乕僇乕偑僗億儞僒乕偲側偭偰偄傞敪昞側偺偱丄柍棟栴棟栻偺巊梡傪惓摉壔偡傞昞尰偲側偭偰偄傞偑丄拞恎偼偳偆傒偰傕尰嵼偺栻嵻巊梡曽朄偵栤戣偑偁傞偙偲傪帵偡撪梕偱偁偭偨丅
亂寢壥亃
丂摑寁妛揑側張棟偵傛偭偰丄MEGA Study偱姤摦柆幘姵傪憹壛偝偣傞婋尟場巕偲偟偰妋擣偝傟偨偺偼丄乽惈暿乿丄乽擭楊乿丄乽媔墝乿丄乽掅HDLC寣徢乿丄乽崅寣埑乿丄乽摐擜昦乿偑摨掕偝傟偨丅憤僐儗僗僥儘乕儖抣乮TC抣乯丄LDL僐儗僗僥儘乕儖抣乮LDLC抣乯偼儕僗僋場巕偲側偭偰偄側偐偭偨丅
亂摉堾偺堄尒亃
丂埲奜偵巚偆偐傕抦傟側偄偑丄摦柆峝壔惈幘姵偺婛墲偺側偄恖偵偍偄偰丄 乽彮側偔偲傕擔杮恖偱偼丄憤僐儗僗僥儘乕儖抣傗LDL僐儗僗僥儘乕儖抣偑拞摍搙偵崅偔偰傕怱嬝峓嵡偼憹壛偟側偄乿偲偄偆敪昞偼偨偔偝傫偁傞丅傓偟傠丄憹壛偡傞偲偄偆敪昞偼丄壠懓惈崅帀寣徢偲偄偆摿庩側姵幰孮傪懡悢娷傫偩栤戣偩傜偗偺曬崘偱偁偭偨丅崱夞偼丄偙偆偄偭偨2偮偺尒夝偺偳偪傜偑惓偟偄偺偐傪妋擣偡傞偨傔偺慜岦偒丄戝婯柾尋媶偱偁偭偨丅
丂 栻嵻儊乕僇乕偐傜宱嵪揑巟墖傪庴偗偰偄傞曬崘幰偑傑偲傔偨偵傕娭傢傜偢丄偙偺傛偆側寢壥偑偱偨丅寢壥偵懳偡傞曬崘幰偺愢柧傪傒傞偲壗偲偐栻嵻偺巊梡堄媊傪曐偲偆偲偡傞堄恾偑擹岤偵姶偠傜傟丄曉偭偰曬崘撪梕偵傑偩塀偝傟偨廳梫帠崁偑偁傞偺偱偼側偄偐偲峫偊傜傟偨丅
-------------------------------埲壓偼乽medical tribune丂2006.9.7乿偺堷梡暥偱偁傞丅----------------------------
亂MEGA Study儕僗僋場巕曐桳悢暿夝愅敪昞亃
儊僶儘僠儞乮僾儔僶僗僞僠儞乯偵傛傞儕僗僋場巕偍傛傃儕僗僋場巕偺曐桳悢暿偵傒偨姤摦柆幘姵堦師梊杊偺僄價僨儞僗
丂2006擭7寧偵搶嫗偱奐嵜偝傟偨戞38夞擔杮摦柆峝壔妛夛偵偍偄偰丄MEGA Study(Management of Elevated Cholesterol
in the primary Prevention Group of Adult Japanease)偵偍偗傞姤摦柆幘姵乮CHD乯敪徢儕僗僋場巕偺曐桳悢偲CHD敪徢儕僗僋偺娭學丄偦偟偰丄擔杮偵偍偗傞捠忢梡検偺僾儔僶僗僞僠儞乮儊僶儘僠儞乯搳梌偵傛傞CHD敪徢儕僗僋掅壓傊偺塭嬁傪夝愅偟偨寢壥偑曬崘偝傟偨丅崱夞敪昞偝傟偨夝愅寢壥偵壛偊偰丄MEGA
Study偺憤妵愑擟幰傪搘傔偨杊塹堛壢戝妛峑柤梍嫵庼/嶰墇岤惗帠嬈抍忔柋棟帠偺拞懞帯梇巵偵傛傞夝愢傪崌傢偣偰徯夘偡傞丅
仠MEGA Study偱摨掕偝傟偨姤摦柆敪徢儕僗僋場巕偼丄乽惈丄擭楊丄媔墝丄掅HDLC寣徢丄崅寣埑丄摐擜昦乿
丂杮擭6寧偵奐嵜偝傟偨崙嵺摦柆峝壔妛夛(ISA)偱偼丄MEGA Study偺儕僗僋場巕夝愅偵傛偭偰丄CHD敪徢儕僗僋場巕乮惈丄擭楊丄媔墝丄掅HDLC寣徢丄崅寣埑丄摐擜昦乯偑摨掕偝傟偨丅側偍丄憤僐儗僗僥儘乕儖(TC)抣丄LDL僐儗僗僥儘乕儖(LDL-C)抣偼儕僗僋場巕偲偟偰拪弌偝傟側偐偭偨丅
丂偙偺夝愅偵偍偄偰丄TC抣偲LDL-C抣偑桳堄側儕僗僋場巕偲側傜側偐偭偨庡側攚宨偲偟偰丄MEGA Study偺搊榐婎弨偑TC200-270mg/dL偵尷傜傟偰偍傝丄TC抣240mg/dL枹枮傪婎弨偵偟偰儕僗僋場巕傪拪弌偟偰偄傞偙偲丄MEGA
Study偺懳徾姵幰偼HDLC抣偑斾妑揑崅抣偱偁傞偙偲偑嫇偘傜傟偰偄傞丅
丂偟偐偟側偑傜丄僾儔僶僗僞僠儞乮儊僶儘僠儞乯偼儕僗僋場巕偺庬椶傗桳柍偵偐偐傢傜偢丄CHD敪徢儕僗僋傪掅壓偝偣傞孹岦偑帵偝傟偨乮摑寁妛揑偵偼斲掕偝傟傞偺偱丄婰弎偼娫堘偄偱丄堄恾揑側塕偲尵傢傟偰傕偟傚偆偑側偄乯丅
仠儕僗僋場巕曐桳悢偺憹壛偵敽偄丄姤摦柆幘姵敪徢儕僗僋傕憹戝
丂崱夞丄儕僗僋場巕曐桳悢偲CHD敪徢儕僗僋偺娭學丄偦偟偰丄儕僗僋場巕曐桳悢暿偵尒偨僾儔僶僗僞僠儞偺帯椕岠壥偑怴偨偵曬崘偝傟偨丅
傑偢丄儕僗僋場巕曐桳悢傪専摙偡傞忋偱丄 壛楊乮抝惈45嵨埲忋丄彈惈55嵨埲忋乯丄媔墝丄掅HDL-C抣乮40mg/dL枹枮乯偍傛傃崅寣埑偼乽1屄乿丄摐擜昦偼場巕偺壓尷傪乽3屄乿偲偟偨丅儕僗僋場巕曐桳悢偺憹壛偵敽偄丄CHD敪徢儕僗僋傕憹戝偡傞偙偲偑帵偝傟偨丅側偍丄偙偺孹岦偼丄壖偵摐擜昦偺儕僗僋場巕悢乽3屄乿偐傜乽2屄乿偲偟偨応崌偱傕摨條偱偁偭偨丅
仠僾儔僶僗僞僠儞偼儕僗僋場巕偺曐桳悢偵娭傢傜偢丄姤摦柆幘姵敪徢儕僗僋傪掅壓
丂儕僗僋場巕曐桳悢偑1-2屄偺孮偲3屄埲忋偺孮偵暘偗偰姤摦柆幘姵敪徢棪傪夝愅偟偨寢壥丄怘帠椕朄+儊僶儘僠儞暪梡孮偼丄怘帠椕朄扨撈孮偵斾傋丄曐桳悢偑1-2屄偱偼31%偺儕僗僋掅壓乮摑寁妛揑偵偼斲掕偝傟傞乯丄曐桳悢偑3屄埲忋偺孮偱偼33%乮摑寁妛揑偵偼偐傠偆偠偰惉傝棫偮乯偲摨掱搙偺儕僗僋掅壓偑帵偝傟偨丅
丂埲忋偺寢壥偐傜丄 MEGA Study偵傛傝摨掕偝傟偨CHD敪徢儕僗僋場巕偼丄曐桳悢偺憹壛偵敽偄CHD敪徢儕僗僋傕憹戝偡傞偑丄僾儔僶僗僞僠儞偼儕僗僋場巕曐桳悢偵傕偐偐傢傜偢丄堦娧偟偨儕僗僋掅壓孹岦仸乮摑寁妛揑偵偼斲掕偝傟傞偺偱丄婰弎偼塕乯傪帵偡偙偲偑柧傜偐偲側偭偨丅
| 愒帤偼摉堾偺捛壛夝愢偱偡丅 仸曬崘偺僌儔僼傪尒傞偲丄亀摑寁妛揑偵丄儕僗僋場巕1-2屄偺孮偱偼丄僾儔僶僗僞僠儞偱儕僗僋掅壓偟偰偄側偄亁丄亀儕僗僋場巕2-3屄偺孮偱偼丄僾儔僶僗僞僠儞偱儕僗僋掅壓偟偰偄傞亁偲摑寁妛揑偵偐傠偆偠偰尵偊傞掱搙偺嵎偑偁偭偨丅偮傑傝丄慜幰偱乽儕僗僋偑掅壓偡傞乿偲尵偊側偄偺偼柧傜偐偱偁傞丅尵梩傪戺偟偰乽儕僗僋偑掅壓孹岦乿偲偛傑偐偟偰偄傞丅偲偰傕妛弍揑側敪尵偲偼尵偊傞戙暔偱偼側偄丅 |
傑偲傔丗姤摦柆憿塭偵偐傢傞恎懱偵怤廝偑彮側偄媄弍偑敪昞偝傟偨丅
仠嬤偄彨棃丄怱憻僇僥乕僥儖専嵏偑堦晹晄梫偵側傞仠
丂嫹怱徢丒怱嬝峓嵡偺恌抐丒帯椕偵偼丄惓妋側姤摦柆偺忣曬偑晄壜寚偱偁傞丅尰嵼丄庤庱丄旾丄憀宎晹偺摦柆偵寠傪偁偗偰丄捈宎2mm庛偺僇僥乕僥儖偲偄偆娗傪姤摦柆偺擖傝岥傑偱憓擖偟丄憿塭嵻傪棳偟崬傫偱儗儞僩僎儞偱嶣塭偡傞乽慖戰揑姤摦柆憿塭朄乿偑姤摦柆幘姵偺廳梫側恌抐曽朄偲側偭偰偄傞丅崱夞丄Dual
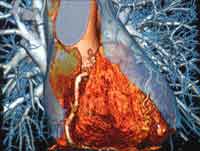
Source CT偲偄偆儗儞僩僎儞傪巊偭偨怴偟偄CT専嵏朄偱丄怱憻傗姤摦柆偺慛柧側夋憸偑摼傜傟傞偲偺敪昞偑偁偭偨丅嬤偄彨棃丄怱僇僥乕僥儖朄偵傛傞姤摦柆憿塭専嵏偑丄堦晹抲偒姺傢傞壜擻惈偑偁傞偲偄偆丅
| Dual Source CT偵傛傞塃姤摦柆偺夋憸乮弅彫乯 | |
 |
丂戞87夞曻幩慄夛媍偺敪昞偱丄儖乕僩僂傿僸儅僋僔儈儕傾僜僗戝妛(儈儏儞僿儞)偺Christoph
Becker巵偼乽dual Source CT(DSCT)偲偄偆怴偨側恌抐憰抲偱丄怱僇僥乕僥儖幚巤審悢偺敿尭傕壜擻偩乿偲愢柧偟偨丅 仠慛柧側塃姤摦柆偺憸偑摼傜傟傞丅姤摦柆巬傕娤嶡壜擻偲偄偆丅 僒僀僩丗 http://www.ipse.de/RoeKo2006/傛傝 奼戝恾丗 http://www.ipse.de/uploads/RoeKo2006/1148045566DSCT2.jpg 傛傝 |
丂晛捠偺CT僗僉儍僫乕偺専弌婍偑1屄偱偁傞偺偵懳偟偰丄DSCT偵偼暯峴偟偰夞揮偡傞2屄偺X慄娗偑憰旛偝傟偰偄傞丅偙偺偨傔丄挊偟偄夋幙偺岦忋偲嶣塭帪娫偺抁弅偑壜擻偱偁傞丅昿攺徢傗晄惍柆偺姵幰偱傕慛柧側夋憸傪摼傜傟傞丅
丂椪彴墳梡偱摿昅偡傋偒偼丄乽DSCT偼姤摦柆偺恌抐偱怱僇僥乕僥儖偺戙懼朄偲偟偰棙梡偱偒傞乿揰偱偁傞丅専嵏偵梫偡傞帪娫偼10暘埲撪偱丄怱僇僥乕僥儖傛傝娙扨偱丄僐僗僩柺偱傕桳棙偱偁傞丅怱僇僥乕僥儖専嵏偺栺敿悢偑専嵏偺傒傪栚揑偲偟偰偄傞偺偱丄DSCT傛偭偰丄姵幰偺恎懱揑晧扴傪挊偟偔寉尭偡傞偙偲偑偱偒傞偲偄偆丅
丂偨偩偟丄宱旂揑揑姤摦柆宍惉弍(PTCA)傗僗僥儞僩弍側偳偺帯椕偼峴偊側偄偺偱丄DSCT偼怱僇僥乕僥儖朄傪姰慡偵戙懼偱偒側偄丅
亂摉堾偺堄尒亃
丂僇僥乕僥儖傪巊傢偢偵丄傕偭偲娙扨偵姤摦柆偺嫹嶓傪昡壙偱偒傞偙偲偼丄怱憻愱栧堛偺挿擭偺柌偱偁傞丅偙偙偵敪昞偝傟偨撪梕捠傝側傜丄懡偔偺堛巘傗姵幰偵偲偭偰戝曄側壎宐偲側傞丅
亂嶲峫亃
夝愢偺嶲峫暥偺弌揟偼丄乽medical tribune丂2006.9.7乿偱偡丅
2006.11.08婰 丂 2006.11.08廋惓