 |
【睡眠時無呼吸症候群の解説(大人)】 公開日 2003.04.07 更新日 2008.05.15 睡眠自己評価チェックへ |
 |
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)※注:一部の画像はフクダ電子の許可を得て使用
 |
【睡眠時無呼吸症候群の解説(大人)】 公開日 2003.04.07 更新日 2008.05.15 睡眠自己評価チェックへ |
 |
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)※注:一部の画像はフクダ電子の許可を得て使用
参考資料
・1)いびきと睡眠時無呼吸症候群の歯科的治療 編著 中川健三、市岡正彦、小野卓史、監修 黒崎 紀正、黒田 敬之 砂書房
・2)いびきはコワイ! (漫画解説あり) 中川健三著 、監修 長谷川誠、市岡正彦、作画 岡村英里
・3)睡眠時無呼吸症候群:若井安理 東京女子医科大学・第1内科 今日の診療Vol.12 ,2002 医学書院
・4)睡眠時無呼吸症候群:小野容明 東海大学呼吸器内科ほか, Pharma Medica 2000.11 vol.18.No.11,p49-55
毎日新聞 2003.3.12記事
・いびきと睡眠時無呼吸症候群: http://ibiki.net/
・睡眠時無呼吸症候群:診断と治療の実際:成井 浩司 虎ノ門病院呼吸器科 Home Oxgen Therapy No.10 2003.3.6発行 エム・イー・タイムスwww.me-times.co.jp/
A) 睡眠時無呼吸症候群とは
B) 睡眠時無呼吸症候群の原因
C) 睡眠時無呼吸症候群の症状
D) 睡眠時無呼吸症候群の診断
E) 睡眠時無呼吸症候群の治療
ことばの定義
※無呼吸(Apnea) =10秒以上の呼吸停止状態
※低呼吸 (Hypopnea)=気流が10秒以上低下し、酸素飽和度(血液中の酸素の量)の低下を伴う状態
※ 睡眠時無呼吸症候群=1時間あたりの無呼吸が5回以上ある状態
|
A) 睡眠時無呼吸症候群とは |
前へ 次へ |
2003年2月26日に新幹線の運転手が「睡眠時無呼吸症候群」という病気のために居眠り運転し、緊急停車を起こしました。睡眠時間は長いはずなのに昼間に強い眠気がおこるのがこの病気の特徴です。
睡眠中は筋肉が弛緩するために筋肉の塊である舌の根もと(舌根)が仰向け状態では垂れ下がり、気道が狭くなります。睡眠時無呼吸症候群では、この気道狭窄が高度となり、気道を一時的に閉塞するために息ができなくなります。
苦しくなって何度も目覚めるために熟睡できません(注:本人は『目覚めた』という自覚はありません)。その結果、昼間に強い眠気が生じ、集中力がなくなります。
さらに、睡眠不足は免疫機能や代謝機能などの生命維持機能に影響することがわかっています。呼吸が止まって死ぬことはまずありませんが、心臓病や脳卒中が3〜4倍増加します。
最近は診断法が確立し、さらに有効な治療方法が保険適用になったことで、治療を受ける人が増えています。
|
B) 上気道閉塞の発生機序・身体への影響 |
前へ 次へ |
睡眠時無呼吸症候群の原因は3つのタイプに分けられます。
| 1)閉塞型 | 気道の閉塞による最も多いタイプ 。 |
| 2)中枢型 |
脳の呼吸中枢の活動低下が原因で、呼吸筋の運動が停止するタイプ。一般に脳幹の呼吸中枢機能の低下が原因 |
| 3)混合型 | 1)2)の混合型 |
しかし、臨床上最も多く、重要なのは閉塞型ですので、このホームページでは閉塞型について解説します。
●頻度・年齢:人口の約1%(〜2%)、全国で100万人(〜200万人)と言われています。30〜50歳代の患者が急増中です。
中年以降の男性の約4%、女性の約2%に見られるという。
●性別:中年以上の男性に多いのですが、女性もなります。
●体型・身体的外観との関係:70〜80%は肥満の人ですが、痩せ型にもみられます。
肥満があると気道が狭くなるので重症化の要因となりますが、肥満はこの病気の直接の原因ではないと言われています。
肥満以外の身体的外観では、顔が長く顎が小さい、顎が背中の方へ移動している、首が短い、漏斗胸などがあります。
局所的にはアデノイドや扁桃肥大、軟口蓋の形態異常(過長口蓋垂、口峡部の狭小など)、舌が大きいと起こりやすい。
●上気道閉塞の機序
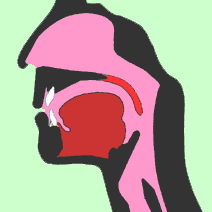 |
左図:立位または顔を横向けにしている時 睡眠時には筋肉が弛緩、仰向けでは舌根が垂れ下がる。 狭い気道を空気が通過するときに、振動が起こる。 一時的に完全に閉塞するといびきもなくなる。 閉塞が和らぐとまたいびきが始まる。 |
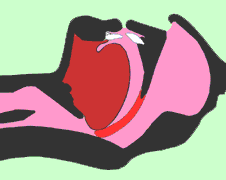 |
患者の上気道(口から喉の部分)周囲の筋肉は、目覚めているときは緊張しており、上気道は十分な広さがあります。一方、睡眠時には上気道周囲の筋肉が弛緩し、息を吸う時に陰圧となるため、舌根部や咽頭後壁が引き込まれて上気道が閉塞します。しかし、なぜ閉塞するほど強く舌根部が引き込まれる人がいるのかはまだよくわかっていません。
●上気道閉塞の影響
上気道の閉塞により無呼吸が生じます。無呼吸が長いと血液中の酸素が減少します。いびきとして呼吸を再開するときには短時間ですが「脳波をみると目覚めた状態」となっています。すなわち睡眠が分断され、自然な睡眠のリズムが狂ってしまうのです。例えば無呼吸が1時間に20回あるの患者さんは、1時間に20回の酸素欠乏状態とそれによる睡眠の分断が生じることになります。
このため精神的、肉体的ないろいろな不都合を引き起こし、生産性の低下や交通事故の増加などの社会的な影響も生じます。無呼吸が30秒あるいは1〜2分に及ぶ重症の無呼吸では、血液中の酸素の量が著しく減少、炭酸ガスが過剰状態となり、心臓への負担が増えます。
●睡眠時無呼吸症候群の合併症
睡眠時無呼吸症候群は高血圧、耐糖能異常(糖尿病)、高脂血症の合併が多く、心臓病や脳卒中の発生頻度が正常者の3〜4倍多いと言われています。これは平均寿命にして約7年短くなると言います。
1)高血圧症
無呼吸が慢性化すると血圧が上昇します。逆に無呼吸の治療によって、この高血圧は速やかに軽快します。
2)心・脳血管障害
狭心症・心筋梗塞および脳梗塞が増加します。不整脈も増加します。 その原因として夜間の無呼吸により慢性的な低酸素血症のため、血液が濃くなり『どろどろ血液』、血液が血管内で固まりやすくなることが一つの原因とされています。
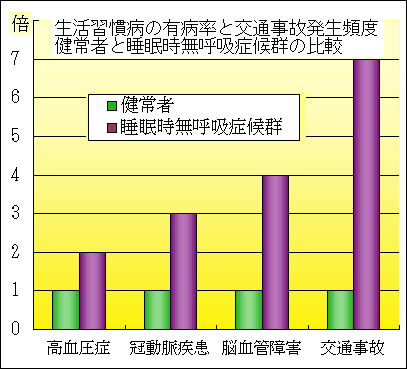 |
睡眠時無呼吸症候群は様々な生活習慣病の悪化因子となり、寿命を短縮させます。 正常者に比較して、 ○高血圧は2倍 ○冠動脈疾患(狭心症、心筋梗塞などの心臓病)は3倍、とくに習慣性の強いいびきがある場合の心筋梗塞発生頻度は4倍 ○脳卒中は4倍 ○交通事故は7倍 の頻度になると報告されています。 |
●睡眠時無呼吸症候群の死亡率
中等症・重症の睡眠時無呼吸症候群は重度に死亡率が大幅に上昇します。厚生省研究班の調査では、睡眠1時間あたりの無呼吸数や低呼吸数が20回以上おこる場合の5年間の死亡率は16%と報告されています。8年で死亡率40%という報告もあります。死因は脳梗塞、心筋梗塞など。睡眠中や朝方に死亡する例が多いとされています。
|
C) 睡眠時無呼吸症候群の症状は |
前へ 次へ |
●睡眠の中断を自覚していない患者さんがほとんどです。
脳波でみると明らかに無呼吸により眠りが中断されて目覚めているのですが、ほとんどの患者はこのことに気がついていません。
日本の中高年男性の約10%の人がいびきをかき、そのうち約10%が睡眠時無呼吸症候群の疑いがあると言われています。しかし、自覚症状が少ないためにほとんどが放置されています。
●ほとんど全員いびきがあります。
睡眠時無呼吸症候群では、あえぐような激しいいびきが特徴です。
●睡眠中の呼吸停止、夜間中途覚醒
呼吸停止は家族によって、指摘されることがほとんどですが、時には息苦しくなって目覚めることもあります。
●日中の強い眠気・熟睡感の欠如、集中力の低下
昼間の眠気が強いのも特徴です。日中の眠気が起こりやすく、いつでもどこでも眠れるという人はこの病気の可能性があります。夜間の睡眠が十分であるかどうかを調べる問診表があります。
このホームページの自己検診欄に紹介しています。
●その他
起床時の頭痛・夜間頻尿・インポテンスなどがあります。
具体例
| ■睡眠時間の長いのに、昼間突然ひどい眠気が生じる。起こされるとすぐに目が覚めるが、しばらくすると眠り込んでしまう。 |
| ■会議中、電車の中、買い物をしている時、運転中、パソコンを操作している時など、いつでもどこでも突然眠たくなる。 |
| ■「呼吸が止まった後に、急に大きくなるいびき」は睡眠時無呼吸症候群の可能性が高い。 |
| ■「朝までかくいびき」は、高血圧を合併する頻度が高くなります。 |
|
□「寝入りばなにかくいびき」、「疲れたときだけのいびき」、「飲酒後だけにかくいびき」はあまり心配ありません。 |
|
D) 睡眠時無呼吸症候群の診断 |
前へ 次へ |
○呼吸障害の確認
健康な人の一晩の睡眠は、ノンレム睡眠とレム睡眠が一定の周期を持って交互に繰り返されます。レム睡眠や睡眠のステージを含めた睡眠段階は、脳波や眼球運動や筋電図などを測定することにより、知ることができます。これらを知ることは、睡眠の質や睡眠障害を診断するうえで重要です。診断には終夜睡眠ポリグラフ やその簡易版( 簡易睡眠ポリグラフ )が使われます。
診断基準
以下の診断基準Aか、診断基準BとCをみたすもの
A:日中傾眠があり、他の要因により説明できないもの
B:下記の内2つ以上の項目に該当するもの
○睡眠中の窒息感やあえぎ
○睡眠中の頻回の完全覚醒
○熟睡感の欠如
○日中の倦怠感
○集中力の欠如
C:終夜睡眠ポリグラフで睡眠1時間あたり5回以上の閉塞型無呼吸イベントがあること。
閉塞型無呼吸イベントには、1)呼吸の一過性の減弱、あるいは完全な消失と2)呼吸努力関連覚醒反応が含まれる。10秒間以上の無呼吸が一晩7時間の睡眠中に30回以上、もしくは睡眠中1時間の平均でに5回以上あれば、この病気と診断される。睡眠時無呼吸症候群の病名は、睡眠時の無呼吸という機能の面からみた場合の疾患群であり、下顎や上気道の形態異常や粘液水腫(甲状腺機能低下症による全身のむくみ)などの内分泌疾患も含まれています。
【重症度評価】
睡眠時無呼吸症候群の重症度には2つの構成要素からなる。
◆(1)日中の傾眠の重症度◆
◆(2)終夜睡眠ポリグラフ(または簡易睡眠ポリグラフ)による重症度◆
- 睡眠時閉塞型無呼吸イベントの評価 -
| ◆(1)日中の傾眠の重症度◆ | |
| 軽症 | ・自分の意志に反し眠気があり、気づかずに眠ってしまうことがあまり集中していないときに起こる。 |
| 例:テレビや映画を見ているとき、読書中、助手席に乗っている時などに起こる眠気。 | |
| 中等症 | ・自分の意志に反して眠気があり、気づかずに眠ってしまうことが、多少集中を必要としている時に起こる。 |
| 例:コントロール不能な眠気がコンサート、会議などに参加しているときに起こる。 | |
| 症状により社会的あるいは仕事上の機能に中等度の障害が起こる。 | |
| 重症 | ・自分の意志に反して眠気があり、気づかずに眠ってしまうことがもっと集中を必要としているときに起こる。 |
| 例:コントロールできない眠気が食事中、会話中、歩行中、運転中などに起こる。 | |
| 症状により社会的あるいは仕事上の機能に高度の障害が起こる。 | |
◆(2)睡眠時閉塞型無呼吸イベントの評価◆
| 終夜睡眠ポリグラフ(または簡易睡眠ポリグラフ)による重症度 | |
| 無呼吸が1時間に何回おこるかの指標「無呼吸/低呼吸指数(AHI:Apnea Hypopnea Index)」による重症度分類 | |
| ○軽症 | 1時間あたり5〜15回の発生 |
| ○中等症 | 1時間あたり15〜30回の発生 |
| ○重症 | 1時間あたり30回以上の発生 |
|
・10秒間以上の呼吸停止が一晩の睡眠中に30回以上、もしくは1時間平均で5回以上あればこの病気と診断されます。 |
|
| (A)終夜睡眠ポリグラフ検査 | 記録内容 |
 |
1)脳波、筋電図、眼球運動図:睡眠段階・覚醒の判定 2)鼻口の気流センサー、呼吸運動、いびき音:呼吸の有無と型の判定 3)パルスオキシメーターによる血液中の酸素飽和度:低酸素血症の程度 4)心電図:不整脈の有無 5)血圧の連続自動測定:血圧の変化 |
| (B)簡易睡眠ポリグラフ検査 | 記録内容 |
 |
1)鼻口の気流センサー、呼吸運動、気管音、体位:呼吸の有無と型の判定 2)パルスオキシメーターによる血液中の酸素飽和度:低酸素血症の程度 ※フクダ電子の許可を得て、イラスト使用(一部改変) |
当院では自宅で睡眠時の無呼吸の検査ができるように、小型の検査機による『簡易睡眠ポリグラフ』を行っています。適応症は習慣性のいびきや昼間の眠気など睡眠時無呼吸障害が疑われる人です。
|
E)睡眠時無呼吸症候群の治療 |
前へ |
睡眠時無呼吸症候群の診断基準にあてはまるすべての人が、治療を必要とするというわけではありません。 高血圧などの合併症や昼間の眠気など様々な症状がでてきたときには治療の必要性が高まります。睡眠時無呼吸症候群の患者さんは肥満、高血圧、耐糖能異常(糖尿病)、高脂血症などの合併が多く、これらに対する対策も必要です。ですから、たとえ器械を使って睡眠時無呼吸のみを是正しても治療の最終目標を達成したことにはなりません。
●治療期間
ほとんどの症例が治療を継続する必要があります。いつ中止できるかまだ分かっていません。
●一般療法
適切な食事療法、運動療法、禁酒、禁煙、規則正しい生活リズムなどが大事です。筋肉を弛緩させる寝酒は逆効果です。
軽症では「寝酒をやめる」、「肥満の改善」、「横向きの体位」、「下顎をまえに突き出す口腔装具(マウスピース、別名スリープスプリント)」などが有効です。
●スリープスプリントとは
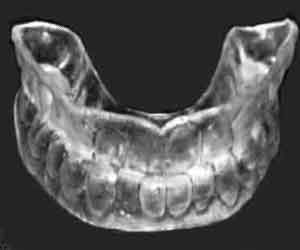 |
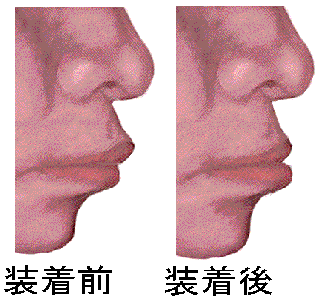 |
|
スリープスプリントの写真(文献1から引用)
|
装着前後の下あごの位置の変化(文献2から模倣)
|
上下の歯の間に介入させるマウスピースのような板状のものです。丈夫なプラスチックでできており、何年も使用できます。スリープスプリントは、下あごを前方に移動させ、舌根沈下による閉塞を軽くします。これにより、呼吸がしやすくなり、いびきも少なくなります。旅行にも携帯できます。適応は中等症以下の睡眠時無呼吸症候群またはイビキ症です。
個人差はあるものの、この治療方法により、● 眠りが深くなる。●朝の目覚めがすっきりし、気分爽快。● いびきをかかなくなり、団体で旅行でも気がねなく寝れるようになる。●冷え性が改善する。●体調が良くなる。...などの効果が期待できます。スリープスプリントは安全で、効果も高く、患者の受け入れは良好です。
スリープスプリントの作成は口腔外科や歯科で行います。しかし、まだ一般的ではなく、どこの病院・歯科医院でもできるというわけではありません。また、標準規格はありませんが、中川式のスリープスプリントが有名です(中川歯科医院ホームページ)。約90%の人に有効であったと報告しています。現在のところ、この技術を習得した医療機関で、作成してもらうのがよいでしょう。
なお、この治療法は1)検査を受けて睡眠時無呼吸症候群と診断されていること、2)医師の歯科への紹介状があること場合には、健康保険の適応となっています。単なるいびき治療では、健康保険が使えず、全額自費になります。6万円ぐらいが相場のようです。装着の際には十分な調整を行い、違和感がなくなるようにします。また、睡眠ポリグラフで効果を確認することも大切です。当院では、スリープスプリント作成時には、山口赤十字病院の歯科・口腔外科に紹介し、中川式のスリープスプリントを作成していただいています。
| <スリープスプリントが有効かどうかの自己チェック方法> |
| 仰向けに寝て軽く口を閉じた状態で鼻で数回呼吸する。そして、次に下顎を前に数ミリ移動した状態で口を閉じ、鼻で数回呼吸してみましょう。下顎を前に移動して呼吸が楽になるようならば、いびき治療用マウスピースにより「いびき」が軽減すると考えられます。 |
|
無呼吸症候群へのスリープスプリントの適応
|
|
・事前に睡眠検査を受け、「睡眠時無呼吸症候群」と診断されていること。 |
| ・残存歯が20本以上あること。 |
| ・鼻閉塞や扁桃肥大などの上気道の閉塞性の異常がないこと。 |
| ・神経質で、寝付きが悪い人には向きません。 |
| スリープスプリントの副作用 |
|
・顎関節痛 |
| ・口腔内違和感 |
| ・唾液量増加 |
| ・口腔乾燥 |
【中等症や重症例の治療】
根本的な治療は難しく、主にマスク型の器具を装着する経鼻的持続陽圧呼吸療法(nCPAP)が最近よく行われています。しかし、完治は難しく、治療を中断すると直ちにもとの症状が出現します。
●経鼻的持続陽圧呼吸療法(nCPAP)とは
経鼻的持続陽圧呼吸療法(nCPAP:nasal continous positive airway pressure)は、中等症以上の患者にとても効果的な治療法です。効果は使用開始直後から現れ、1日約4時間以上の使用で効果があります。
マスクによる皮膚傷害、鼻・咽頭粘膜の乾燥、鼻閉鼻汁、目の刺激が主な合併症です。
なお、nCPAPを保険で使用する際は1か月に1度の来院が必須です。
| 経鼻的持続陽圧呼吸療法治療器nCPAP:効果は使用開始直後から現れます。 | ||
 |
 |
 |
| 頑固な無呼吸・いびきも | nCPAPで自然な呼吸となり、 | 爽快な朝を迎えることができます。 |
| ※フクダ電子の許可を得て、イラストを使用(一部改変) | ||
一般的にCPAPの適応は、1時間あたり平均20回の無呼吸がある中等症または重症の睡眠時無呼吸症候群患者です。導入に際しては患者のいびきと無呼吸を可能な限り排除し、酸素飽和度を90%以上に維持できる最低圧を設定することから始まります。日本人に適したCPAPの平均値は8〜10cmH2Oと言われています。治療圧が高すぎると返って脳波上は覚醒状態となり、質のよい睡眠となりません。
 |
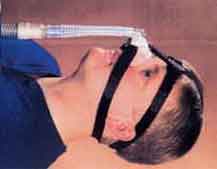 |
| nCPAP治療器(フクダ電子) | 鼻マスク装着写真 |
| CPAP保険適応基準○ 適応となる患者は(A)または(B) | |||
| (A)以下の1)2)のすべてを満たす症例※ | |||
| 1)無呼吸指数(1時間あたりの無呼吸数および低呼吸数)が40以上 | |||
| 2)日中の傾眠、起床時の頭痛などの自覚症状が強く、日常生活に支障をきたしている症例 | |||
| (B)以下の1)2)3)のすべてを満たす症例※ | |||
| 1)無呼吸指数(1時間あたりの無呼吸数および低呼吸数)が20以上 | |||
| 2)日中の傾眠、起床時の頭痛などの自覚症状が強く、日常生活に支障をきたしている症例 | |||
| 3)睡眠ポリグラフィー上、頻回の睡眠時無呼吸が原因で、睡眠の分断化、深い睡眠が著しく減少または欠如し、持続陽圧呼吸療法により睡眠ポリグラフィー上、睡眠の分断が消失、深睡眠が出現し、睡眠段階が正常化する症例 | |||
| ※簡易睡眠ポリグラフだけでも無呼吸指数40以上の重症者は、適応基準(A)でCPAPの適応となりますが、無呼吸指数21〜39の場合にCPAPの適応を得るためには終夜睡眠ポリグラフ検査が必要です。 | |||
●手術療法
閉塞型睡眠時無呼吸で上気道に形態的異常(アデノイド、扁桃腺肥大など)のある症例に対して外科的治療が行われます。
(1)口蓋垂軟口蓋咽頭形成術
この手術は口蓋垂・口蓋扁桃・軟口蓋の一部を切除して気道を広げる手術です。
効果的な治療法の一つですが、年齢や術式によりその効果は個人差がみられます。