

 |
 |
||
| 甲状腺機能亢進症解説 | 甲状腺機能低下症解説 | ||
01)甲状腺とはどんな臓器ですか?
02)甲状腺の病気にはどのようなものがありますか?
03)甲状腺の病気の頻度は?
04)甲状腺の病気の自然経過は?
05)甲状腺の触れた感じの特徴は(触診所見)?
06)甲状腺の病気は他の他の病気と間違われやすいというのは本当ですか?
07)甲状腺の腫れがあるのに甲状腺ホルモン値が高くないのは癌ですか?
08)甲状腺の働きの異常を簡単に見つけるのによい方法がありますか ?
参考資料
1)甲状腺疾患 エビデンスに基づいた日常診療 medical practice 2002年2月号
2)内分泌疾患の拾い上げとマネジメント medicina 2002.8月号39:1276-1279 高須 信行
A:喉(喉ほとけ)のあたりにあるホルモン分泌臓器です。
甲状腺は、喉ぼとけの両側に蝶が羽根を広げたような形をしています。 正常では小さくて柔らかいので外から見てもわかりません。 しかし、腫れてくると盛り上がり外見上もわかるようになってきます。
甲状腺は「全身の細胞の活動(新陳代謝)を促進する」甲状腺ホルモンをだす臓器です。 このホルモンが不足すると、元気がなくなり、動脈硬化などの老化が早まります。
甲状腺ホルモンが全くなくなると、1ヶ月ぐらいしか生きられないと言われています。 逆に多すぎると全身に異常を認めるようになります。
2003.2.1記
A:甲状腺機能亢進症(バセドウ病が代表)、甲状腺機能低下症(橋本氏病が代表)、甲状腺癌、単純性甲状腺腫など。
■よくある甲状腺疾患の種類 ■
1)甲状腺腫(甲状腺の腫れ)があるもの
I. 全体的に甲状腺が腫れるもの
1.バセドウ氏病
2.橋本氏病
3.単純性甲状腺腫(甲状腺が大きいだけで、構造や働きの異常がないもの)
4.甲状腺ホルモン合成の酵素欠損
II . 甲状腺にしこりがあるもの(甲状腺腫)
1.良性の甲状腺腫
2.甲状腺癌
3.亜急性甲状腺炎
2)甲状腺腫のないもの
1.慢性甲状腺炎(甲状腺機能低下症)
2.下垂体機能低下による軽症の甲状腺機能低下症
3.その他
2003.2.1記
A:治療薬を必要としない軽症の異常も含めると女性の7人に一人と大変多くみられます。
日本の特定地域住民の成人全員に甲状腺の検査を行うような疫学調査の結果では、甲状腺が単に腫れているだけで働きに異常がないもの(単純性甲状腺腫)や軽症で治療の必要がないものまでも含めると、甲状腺の病気の頻度は17%と非常に多いとされています。
一般外来を受診する患者さんでも約13%みられたと報告されています。
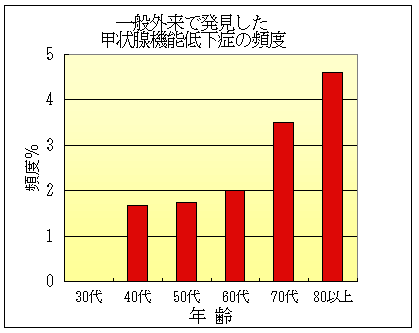
表面化していない軽症の甲状腺機能低下症を含めると、男性では50人に一人、女性では30人に一人の割合でみられます。 しかし、診断されているのはごく一部で、特に甲状腺機能低下症は気づかないまま放置されていることがよくあります。
甲状腺機能低下症は年齢とともに頻度が増加するので、高齢者ではとくに疑って検査する必要があります。 治療が必要のない軽症まで含めると、「高齢者では甲状腺機能低下症が10人に1人くらいいる」との報告もあります。
このうち、臨床上見逃してはいけない甲状腺機能亢進症、甲状腺機能低下症、甲状腺癌の合計は男性では100人に1人、女性では70人に1人の割合でみられたと報告されています。
【図】参考資料 medical practice 19:190-194,2002 浜田 昇
2003.2.1記
A:甲状腺癌をはずして、主なものを以下で解説します。
1)橋本氏病
現在甲状腺機能が正常でも、抗甲状腺抗体が陽性の人は年間約1〜2%の割合で甲状腺機能が低下すると言われています。 特にサイロイドテスト1,600倍以上、マイクロゾームテスト25,600倍以上、硬い甲状腺腫、50歳以上の人は将来甲状腺機能低下症になりやすいと言われています。 抗体検査値が低い人は1〜2年に1度の抗体検査でもよいのですが、高い人は6ヶ月に1度の検査が勧められています。
2)甲状腺のしこり(甲状腺腫)
甲状腺にしこりがある場合はそれが悪性腫瘍かどうか、また手術が必要かどうかが問題となります。 そのために最も重要な検査は、太めの針で刺してその細胞を顕微鏡でみる検査(穿刺吸引細胞診)です。 その細胞診で「良性(癌ではない)」と診断された場合は、「10年後もほとんどすべて良性のままだった」と報告されています。 ですから、良性の場合は手術を行わなくても通常問題ありません。 この際しこりの大きさは、「小さくなったもの」46.5%、「消失したもの」30.2%、「大きくなったもの」23.3%でした。
3)ごく軽症の甲状腺機能低下症(潜在性甲状腺機能低下症)
甲状腺の働きが低下し始めの初期には、脳下垂体から「甲状腺ホルモンが少ないから、もっと甲状腺ホルモンを作りなさい」と甲状腺に命令する「甲状腺刺激ホルモン」がたくさん分泌されるため、血液中の甲状腺ホルモンはなんとか正常範囲内に保たれます。
この状態を「潜在性甲状腺機能低下症」と言います。 これを治療すべきかどうかは、やや判断の難しいところですが、
TSHが異常に高い場合には、甲状腺ホルモンが正常範囲内でも甲状腺ホルモンの補充を行った方がよいでしょう。
これらを治療をせずに経過を見た場合、抗甲状腺抗体が陽性の場合には年間4.3%、抗体陰性の場合には年間2.6%が甲状腺ホルモンの低下が生じるようになると言われています。
参考資料 medical practice 19:190-194,2002 浜田 昇
2003.2.1記
A:触診所見は、診断にとても重要な情報です。以下で解説します。
甲状腺の病気の診断には、甲状腺を触れた性状〔触診)が大変役立ちます。以下は典型的な性状の解説です。
・ 甲状腺全体の腫れ〔びまん性甲状腺腫)があり、しこり〔結節)がなく、柔らかく(首の筋肉:胸鎖乳突筋より柔らかいことを基準にする)、押さえても痛みない(圧痛なし)甲状腺腫は、甲状腺機能亢進症(バセドウ氏病)でみられます。
・胸鎖乳突筋より硬いびまん性の甲状腺腫は橋本氏病でよく見られます。
・甲状腺に「骨のように硬いしこり」がある場合は、甲状腺癌の可能性があります。
・「押さえると痛みがある」場合は、急性甲状腺炎、亜急性甲状腺炎、甲状腺未分化癌の可能性があります
。
参考資料 medicina 2002.8月号 内分泌疾患の拾い上げとマネジメント39:1276-1279 高須 信行
2003.2.1記
A:本当です。とくに甲状腺機能低下症は誤診されやすいので、医師も注意することが必要です。
以下は誤診されやすい病気の一覧表です。
| 甲状腺機能低下症が間違われやすい病気 | 症状・所見・検査異常 |
| 高脂血症 | 総コレステロール、中性脂肪の上昇 |
| 肝機能障害 | AST(GOT)、ALT(GPT)、LDHの上昇 |
| 筋肉疾患 | CPKの上昇 |
| 脳血管障害、老人ボケ | 動作緩慢、傾眠傾向、記憶力低下や計算力低下 |
| 心疾患 | 動悸、息切れ、むくみ、胸部レントゲンでの心拡大、徐脈 |
| 腎疾患 | むくみ |
| 貧血 | 貧血 |
| 甲状腺機能亢進症が間違われやすい病気 | 症状・所見・検査異常 |
| 心臓病 | 動悸、息切れ、不整脈(心房細動)、頻拍 |
| 本態性振戦 | 手指のふるえ |
| ノイローゼ | いらいら |
| 癌 | 体重減少、コレステロール低値 |
| 神経疾患 | 周期性四肢麻痺 |
| 腎疾患 | むくみ |
| 糖尿病 | 高血糖、尿糖:軽症の糖尿病に類似 |
| 肝臓病 | AST(GOT)、ALT(GPT)の上昇 |
参考資料 medical practice 19:225-232,2002 阿部 好文より一部改変
2003.2.1記
A:多くは良性のしこりで、癌の疑いがあるものは1割以下です。
甲状腺の働きが正常(TSH正常)なのに甲状腺が腫れていある場合には、触診を参考とし、甲状腺癌を見逃さないために、甲状腺の超音波検査を行うとよいとされています。 甲状腺のしこりの7〜8割は良性のしこり(線種)です。1割強が橋本氏病かバセドウ氏病です。
2003.2.1記
A:血液中の甲状腺刺激ホルモン(TSH)測定だけで、甲状腺機能異常(亢進または低下)はほとんど見逃しません。
TSHは下垂体からでる「甲状腺を刺激するホルモン」ですが、わずかな甲状腺ホルモンの変化を関知するセンサーのようなもので、甲状腺ホルモンが正常範囲内でわずかにさがっても、TSHは大きく上昇します。
「甲状腺疾患があるかどうか分からないが、一度検査しておこう」といったときにTSHの測定がお勧めです。 TSH検査なら甲状腺機能の極軽度の異常であっても見逃すことはめったにありません。
●米国で基本的な健康診断の項目にTSHが入っています。
米国の甲状腺協会のガイドラインでは、「すべての35歳以上の女性は5年に一度TSHを検査したほうがよい」と推奨しています※
。 TSHが高ければFT4を追加測定し、TSHが低ければFT4・FT3を追加するのが患者さんの経済的な負担を少なくする方法です。 TSHが高く、橋本氏病が疑われる場合にはサイログロブリンに対する抗体も調べます。
古くは、サイロイドテスト、マイクロゾームテストと呼ばれる手法で検査を行いましたが、現在はこれに代わる検査方法が使われます。 まず、感度が高いことからTgAb(抗サイログロブリン抗体)を検査を勧めます。
これが陰性の場合にはTPOAb((抗甲状腺ペルオキシダーゼ抗体)を調べます。 バセドウ氏病が疑われる場合には、TSH受容体抗体の測定を行います。
測定の方法にはTBII(TSH binding inhibiting immunoglobulin:甲状腺刺激ホルモンの結合を阻害する活性を測る方法)と TSAb(thyroid stimulating antibody:甲状腺を刺激する活性で測る方法)とがあります。 前者は甲状腺機能亢進の程度と関係が深く、後者は眼球突出症との関係が深いと言われています。
バセドウ氏病の診断をつける場合には、TBII(一般にはTRAbと呼ばれる)を最初に測った方がよいようです。 これにより、バセドウ病の診断がつくばかりでなく、この数値が高いと治りにくいと予想されます。
TBIIが陰性の場合にはTSAbを測定して、バセドウ氏病の診断をつけます。
参考資料
※ Ladenson,P.W.,Ain,K.B.et al : American Thyroid Association guideline for detection
of thyroid dysfunction. Arch Intern Med 160:1573-1575,2000
2003.2.1記