腎機能の評価は糸球体濾過量であるGFRで行う。2008年、日本人でのデータによる衰残式に改訂された。 2008.5.8変更

計算式が面倒なので、日常診療に使えるようにこのサイト内で計算できるようにした。
【トピックス(役立つ医学情報-循環器以外編No.23)】
公開日2007.06.14 更新日2008.06.26 HOMEへ(メニューを表示) メニューを隠す
このページは、当院が興味を惹かれた医学情報(必ずしも最新ではありません)を紹介します。
このホームページの記事はあくまでも参考に留め、治療方針は診療医師と相談して決めてください。
107)【腎臓病】慢性腎臓病の診療ガイドライン 2007.06.14記
106)【痛風】痛風の食事療法、プリン体制限は無意味 2007.06.14記
目次へ 次へ
前へ
まとめ:糸球体濾過量(腎臓の働き)の推定値を指標とし、慢性腎臓病(CKD)の重症度分類を基準とした専門外の医師(かかりつけ医)向けの慢性腎臓病の診断と治療のガイドラインが2007年5月に発表された。
日本腎臓病学会で慢性腎臓病の診療ガイドラインを公表
2002年に米国腎臓財団は、腎臓の異常を早期に発見し、管理・治療するために慢性腎臓病(CKD:chronic kidney
disease)という概念を提案した。2007年5月25日、日本腎臓学会も「慢性腎臓病診療ガイド」を公表した。
「CKD診療ガイド」は主に一般医を対象とし、(A)考え方、(B)診断、(C)フォローアップ、(D)治療の4章で構成されている。
(A)ではCKDの定義やステージ分類、心血管疾患や生活習慣病との関係について解説。(B)では腎機能・尿所見の評価法、小児・成人・高齢者別の診断について解説。(C)では専門医へ紹介するタイミングなど、(D)では食事や生活習慣の指導、高血圧や高脂血症などの治療がまとめられている。この診療ガイドは日本腎臓学会ホームページ:(http://www.jsn.or.jp/)で閲覧可能である。
| CKDを定義づける腎機能の重症度(ステージ)評価 腎機能の評価は糸球体濾過量であるGFRで行う。2008年、日本人でのデータによる衰残式に改訂された。 2008.5.8変更 |
 |
|
計算式が面倒なので、日常診療に使えるようにこのサイト内で計算できるようにした。 |
|
慢性腎臓病のステージと診療計画
|
|||
|
ステージ
(病期) |
説明
|
推算GFR値
mL/min/1.73m2 |
診療計画
|
|
0
|
ハイリスク群※1 慢性腎疾患には至っていないがリスクが増大した状態 |
≧90
(CKDのリスクファクターを有する状態で) |
CKDスクリーニングの実施(アルブミン尿など)、CKD危険因子を軽減させる治療。 |
|
1
|
腎障害は存在するが、GFRは正常または増加 |
≧90
|
上記に加えて、 CKD進展を遅延させる治療、併発疾患の治療、心血管疾患のリスクを軽減する治療 |
|
2
|
腎障害が存在し、GFR軽度低下 |
60〜89
|
上記に加えて、 慢性腎臓病の進行度の評価 |
|
3
|
腎障害が存在し、GFR中等度低下 |
30〜59
|
上記に加えて、 CKD合併症を把握し、治療する(高血圧、貧血、続発性上皮小体機能亢進症など) |
|
4
|
腎障害が存在し、GFR高度低下 |
15〜29
|
上記に加えて、 透析又は移植の準備 |
|
5
|
腎不全・透析期 |
<15
|
もし尿毒症の症状があれば、透析または移植の導入 |
| 透析患者はすべて5Dに分類、移植患者は各々のステージにTをつけて、T,1T,2T,3T,4T,5Tとする。 | |||
| 2007年CKD診療ガイドラインから | |||
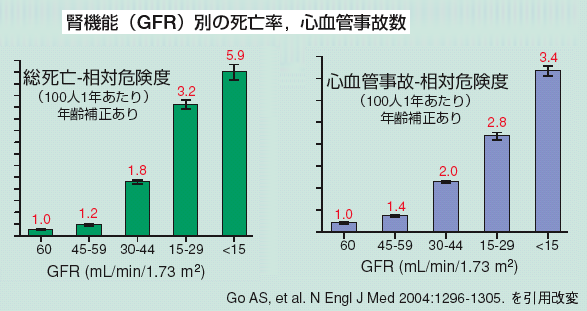
| 図1 腎臓機能が悪化するほど死亡率が上昇する。心血管疾患(脳卒中、心筋梗塞など)も増加する。 図出典:2007年CKDガイドラインから |
 |
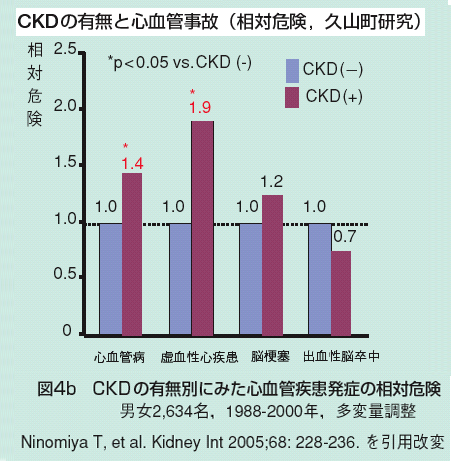
| 図2 日本人の資料でもCKDでは心臓病、脳卒中が増加する。 図出典:2007年CKDガイドラインから |
 |
●末期腎不全の増加
CKD患者は400万人以上と推測されている。慢性透析患者は25万人を越えて、毎年1万人以上増加している。国民の500人に1人が透析をうけている。透析にかかる費用は年間1兆円に近づいている。
●CKD患者に薬物を使うときの注意点
・多くの薬剤は腎臓から排泄される。CKD患者では腎排泄性の薬剤は血中濃度が上昇し、副作用の頻度が増大する。
・腎機能に応じて薬剤を減量する必要がある。
・抗菌薬やNSAIDs(鎮痛剤、解熱剤)はCKD患者や高齢者では腎障害を来す危険が大きい。
・造影剤による腎障害はCKD患者、糖尿病患者、高齢者で発症頻度が増大する。
・アロプリノール(商品名:ザイロリックなど)は腎機能が低下した症例では減量または中止する。
参考:本サイトの内容は以下から抜粋、変更したものです。
1)日本腎臓学会のCKD診療ガイドライン: http://www.jsn.or.jp/jsn_new/news/CKD-web.pdf
2)日本腎臓学会のサイト:http://www.jsn.or.jp/
3)日本医事新報2007年6月2日号
2007.6.14記 2007.6.15修正
まとめ:「痛風の人にはプリン体の少ない食品を勧める」、「プリン体の多いビールより焼酎がよい」は間違い!
痛風患者には、「プリン体の多い食品を避ける」食事療法の効果はあまりない。
米国の4万7150人の男性を対象に食事内容と痛風の関連を解析した研究が行われた。高プリン体野菜は痛風発症のリスクではないという結果が出た(ChoiHK,AtkmsonK,KarlsonEW,et
al.N Engl J Med.2004;350:1093-103)。プリン体摂取量ではなく、総カロリーやアルコールの摂取制限を指導した方が効果が高いことが分かっている。
食品由来の尿酸は2割にすぎない。
痛風の原因となる尿酸はプリン体から産生されるために、高尿酸血症の患者では、プリン体の摂取を抑えることが従来の常識であった。しかし、これを証明した示したデータはほとんどなかった。一方では体内で産生されるプリン体の量と比べると、食品由来のプリン体量は全体の約2割と少ないため、食事中のプリン体制限はあまり効果がない認識が広がってきた。
プリン体よりも総カロリー、アルコール量の制限の方が大事
帝京大内科教授の山内俊一氏は、プリン体摂取の制限よりも低カロリー食の方が尿酸値が低下すると言っている。軽症の高尿酸血症(尿酸値 7-8mg/dL)で、肥満のない患者の方は特に顕著に下がるという。
また、一般には「プリン体が多く含まれるビールは痛風によくない。同じアルコールでもプリン体を含まない焼酎はよい」という常識も否定的である。アルコールの分解時には、大量のプリン体が産生される。またアルコールの種類にかかわらず、尿酸排泄の低下がおこるために尿酸値が上昇する。ビールでも焼酎でも、アルコール換算量が同じなら、影響もほぼ同じと考えた方がよい。
参考: 日経メディカル2007.2月号より 2007.6.14記 2007.6.15修正