●睡眠薬の減量・中止を行う一定の基準はありません。
●半年以内で中止した場合の離脱症状の出現率が5%、投与期間が1年以上を越えると82%に跳ね上がります。
●患者さんの不眠に対する不安が減少したときが、やめ時です。
●中止には内服期間と同じかそれ以上に時間をかけてゆっくりと中止する。急激に中止すると反動で不眠が悪化します(反跳性不眠)。
|
【睡眠障害の解説】
よい睡眠を得られるためのアドバイス。 |
|
公開日 2004.01.07 更新日 2005.07.20
|
目次
A) はじめに
B)不眠症の4つのタイプ
C)不眠症治療の基本
D)薬を使わない治療の要点
E)睡眠薬について
F)睡眠薬の選び方
G)睡眠薬の減量・中止法
H)睡眠薬の副作用・対策
参考資料
●1)睡眠障害の対応と治療ガイドライン:編集 睡眠障害の診断・治療ガイドライン研究会 内山 真
株式会社じほう
●2)特集 睡眠障害の診断と治療: Pharma Medica 2000.11 vol.18.No.11
|
A) はじめに |
前へ 次へ |
睡眠の適切な取り方についての最新情報を国民に提供するために、厚生労働省は『健康づくりのための睡眠指針検討会』を2003年2月に設置した。我が国の睡眠の現状報告によると、国民の平均市民時間は6.6時間。身体が必要とする睡眠時間は、年齢の影響を受け、10代は8〜10時間、20代〜50代は6.5〜7.5時間、60代以降は平均6時間弱になっている。睡眠時間は長ければ、長生きするという単純なものではなく、米国の調査では7時間睡眠の人は、8時間以上睡眠をとる人よりも長生きしていると報告されている。
|
B)不眠症の4つのタイプ |
前へ 次へ |
不眠で悩んでいる人は成人の約20%もいる。
寝付きが悪い(入眠障害)は年齢とは無関係に生じる。眠りの途中で目が覚める(中途覚醒)や朝早く目覚めてしまう(早朝覚醒)は高齢者に多い。中途覚醒は運動習慣のある人に比べて、ないひとは1.3倍になる。不眠症状が、週に3回以上
、1ヶ月以上続いているときは慢性の不眠症と診断され、治療の対象となる。
|
不眠症のタイプ
|
||
| (1) | 入眠障害 | 床に入ってから寝付くまでに1時間以上かかる。 |
| (2) | 中途覚醒 | 睡眠中に2回以上目覚め、その後なかなか寝付けない。 |
| (3) | 早朝覚醒 | 通常の起床時刻より、2時間以上早く目覚める。 |
| (4) | 熟睡障害 | よく眠ったとの実感がない。 |
|
該当するタイプは、複数にまたがることが少なくない。
|
||
|
C)不眠症治療の基本 |
前へ 次へ |
睡眠障害対処12の指針(参考資料●1)から引用)
この中でも特に、5)の 「同じ時刻に毎日起床」が重要です。
その日の就床時刻は起床時刻によって決まる。「早寝」が「早起き」に繋がるのではなく、「早起き」が「早寝」に繋がる。
|
(1)睡眠時間は人それぞれ、日中の眠気で困らなければ十分
|
| ・ 睡眠の長い人、短い人、季節でも変化、8時間にこだわらない。 ・ 歳をとると必要な睡眠時間は短くなる 。 |
|
(2)眠たくなってから床に就く、就床時刻にこだわりすぎない。
|
| ・眠ろうとする意気込みが頭をさえさせ寝つきを悪くする。 |
|
(3)光の利用でよい睡眠
|
| ・ 目が覚めたら日光を取り入れ、体内時計をスイッチオン。 ・ 夜は明るすぎない照明を。 |
夜眠たくなる時刻を決めているのは、床につく時間ではなく、朝起きたときに光にあたる時刻ということがわかっています。
朝の光にあたる時刻で、夜眠くなる時刻が決まるのです。
|
(4)刺激物を避け、眠る前には自分なりのリラックス法
|
| ・ 就床前4時間のカフェイン 摂取、就床前1時間の喫煙は避ける。 ・ 軽い読書、音楽、ぬるめの入浴、香り、筋弛緩トレーニング 。 |
|
(5)同じ時刻に毎日起床
|
| ・ 早寝早起きでなく、早起きが早寝に通じる。 ・ 日曜に遅くまで床で過ごすと、月曜の朝がつらくなる。 |
|
(6)規則正しい3度の食事、規則的な運動習慣
|
| ・ 朝食は心と体の目覚めに重要、夜食はごく軽く。 ・ 運動習慣は熟睡を促進。 |
|
(7)昼寝をするなら、15時前の20〜30分
|
| ・ 長い昼寝はかえってぼんやりのもと。 ・ 夕方以降の昼寝は夜の睡眠に悪影響 。 |
|
(8)睡眠中の激しいイビキ・呼吸停止や足のぴくつき・むずむず感は要注意。
|
| ・ 背景に睡眠の病気、専門治療が必要 |
|
(9)睡眠薬代わりの寝酒は不眠のもと。
|
| ・ 睡眠薬代わりの寝酒は、深い睡眠を減らし、夜中に目覚める原因となる 。 |
|
(10)眠りが浅いときは、むしろ積極的に遅寝・早起きに
|
| ・ 寝床で長く過ごしすぎると熟睡感が減る 。 |
|
(11)十分眠っても日中の眠気が強い時は専門医に
|
| ・ 長時間眠っても日中の眠気で仕事・学業に支障がある場合は専門医に相談。 ・ 車の運転に注意。 |
睡眠時間が十分なはずなのに、日中の眠気が強い人は、睡眠時無呼吸症候群の可能性があります。
(睡眠時無呼吸症候群の自己検診はこちら)
|
(12)睡眠薬は医師の指示で正しく使えば安全
|
| ・ 一定時刻に服用し就床。 ・ アルコールとの併用をしない 。 |
睡眠薬に比べて、アルコールは睡眠障害の治療にはよくありません。アルコールは依存性が高く、睡眠効果が徐々に低下してくる。
睡眠薬は医師の指示に従い、毎日服用することが大切です。自信がついてから必要に応じて徐々に減量しましょう。 急に中断するとよくない。
|
D)薬を使わない治療の要点 |
前へ 次へ |
●刺激制限療法●
睡眠以外で寝室を使うことを制限する方法です。
寝室へは眠くなったら入り、床について20分以上眠れないときは、いったん寝室を出て、眠気が出たらまた戻る。
入眠障害に有効です。
●睡眠制限療法●
寝床に長く入るほど、睡眠の質が低下するので、横になる時間を制限する方法です。
まず、2週間ほど睡眠日記をつけてもらい、平均睡眠時間を調べる。次に、その時間以上床に入っていることを禁止する。
中途覚醒や熟眠障害に効果的です。
●その他●
ねる前の熱いお風呂
寝付き前は刺激をさけてリラックスするとよい。ねる直前熱いの風呂は、寝付きを悪くします。就眠前のおふろは、ぬるめのお風呂にしてください。
|
E)睡眠薬について |
前へ 次へ |
不眠の原因を取り除き、生活習慣や睡眠環境の改善をしても充分な効果が得られないときに、睡眠障害改善剤(以後睡眠薬とする)による治療が行われます。不眠には入眠障害、熟眠障害、中途覚醒、早朝覚醒がありますが、薬剤もその症状によって使い分けられています。 睡眠薬の使用に対して強い不安を持つ人もいますが、最近の睡眠薬は安全性が高いのが特徴です。くせになったり、量を増やさないとだんだん効かなくなるということはないといわれ、副作用もほとんど心配ありません。、医師の指示を守って服用すれば、問題ありません。
|
睡眠薬服用の注意事項
|
|
| (1) | 就寝前に服用する。 |
| (2) | 短時間の睡眠だけで起床して仕事をする必要があるときは、最初から睡眠薬を服用しない。 |
| (3) | 睡眠薬を服用するときは、アルコール類を同時に飲まない。自分の判断で飲む量を増やしたりせず、必ず医師に相談する。 |
| (4) | お年寄りの方は、肝臓や腎臓の機能が低下しているために、翌日まで睡眠薬の作用が残ることがある。眠気やふらつきなどの症状には注意が必要。家族の方もよく観察して、何か気になることがあったら医師に伝えること。 |
| (5) | 睡眠薬選択:筋弛緩作用の強弱に注意する。筋弛緩作用によって転倒することがある。 |
| (6) | 高齢者は消化管、肝臓および腎臓などの身体機能が低下するため吸収、代謝、排泄が遅延し、その結果、睡眠薬の効能が現れるのが遅くなることがある。また薬の効果や副作用が強く現れることがある。 |
| (7) | 睡眠薬について分からないことがある場合や、何か変わったことが起こった場合は、自分で判断せずに医師に相談してください。 |
|
作用時間による分類
|
一般名
|
商品名
|
臨床用量
|
消失半減期
|
|
超短時間
作用型 |
ゾルビデム | マイスリー | 5〜15mg | 2時間 |
| トリアゾラム | ハルシオン | 0.125〜0.5mg | 2〜4時間 | |
| ゾビクロン | アモバン | 7.5〜10mg | 4時間 | |
|
短時間
作用型 |
エチゾラム | デパス | 1〜3mg | 6時間 |
| ブロチゾラム | レンドルミン | 0.25〜0.5mg | 7時間 | |
| リルマザホン | リスミー | 1〜2mg | 10時間 | |
| ロルメタゼパム | エバミール、ロラメット | 1〜2mg | 10時間 | |
|
中間
作用型 |
ニメタゼパム | エリミン | 3〜5mg | 21時間 |
| フルニトラザパム | ロヒプノール、サイレース | 0.5〜2mg | 24時間 | |
| エスタゾラム | ユーロジン | 1〜4mg | 24時間 | |
| ニトラゼパム | ベンザリン、ネルボン | 5〜10mg | 28時間 | |
|
長時間
作用型 |
フルラゼパム | ダルメート、ベノジール | 10〜30mg | 65時間 |
| ハロキサゾラム | ソメリン | 5〜10mg | 85時間 | |
| クアゼパム | ドラール | 15〜30mg | 36時間 | |
| 薬の効果の強弱は、薬の量で調整できます。睡眠薬は効果の強弱ではなく、効果時間の長短により、選択します。 | ||||
|
F)睡眠薬の選び方 |
前へ 次へ |
薬物療法では睡眠薬の投与が中心です。睡眠薬投与の基本的なポイントを示します。
最初は最小用量から開始し、最低でも1週間は連日投与し、効果をみる。不眠のタイプや不眠以外の症状に注意し、半減期を指標に選ぶ。
睡眠薬は半減期によって、 超短時間型、短時間型、中間作用型、長時間型の4つに分けられる。原則的には、超短時間型は入眠障害、短時間型は入眠障害+中途覚醒、中間作用型または長時間型は中途覚醒から早朝覚醒に使われる。
●睡眠薬の副作用●
低用量から量を増やすと、抗不安作用、ついで筋弛緩作用、次に催眠作用がおこります。さらに高用量では健忘が生じます。健忘は作用時間が短い睡眠薬をアルコールと併用したときなどに、血中濃度が急上昇することにより生じる。睡眠薬を内服してなかなか床につかないと、記憶が飛びがちになるので必ず30分以内に就寝する。
|
G)睡眠薬の減量・中止法 |
前へ 目次 |
|
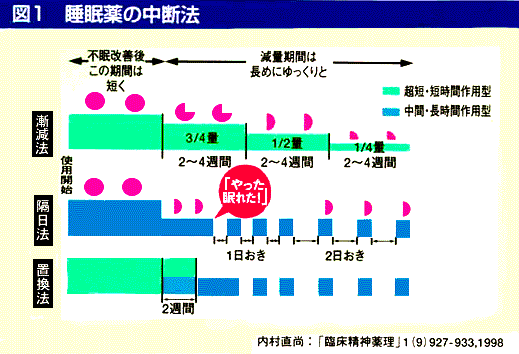
睡眠薬の減量・中止法
|
|
 |
●睡眠薬の減量・中止を行う一定の基準はありません。 ●患者さんの不眠に対する不安が減少したときが、やめ時です。 ●中止には内服期間と同じかそれ以上に時間をかけてゆっくりと中止する。急激に中止すると反動で不眠が悪化します(反跳性不眠)。 |
●睡眠薬の減量・中止法●
(1)漸減法
薬の量を2〜4週間ごとに、1/4づつくらい減らしてゆく方法で、投与間隔はそのままにします。ある用量以下で不眠が生じたら、それが限界です。それ以上の減量は困難です。どのタイプの睡眠薬にも適応できます。
(2)隔日法
毎日内服するのを、2日に1度に減らします。同時に内服量も減らします。中間作用型〜長期作用型のみにできる方法です。
ゾルビデム以外の超短時間作用型 〜短時間作用型にこの方法をとるとすぐに離脱症状がでるので避ける。
(3)置換法
超短時間作用型 〜短時間作用型を中間〜長時間作用型に置き換えて、徐々に薬の量を減らす方法です。完全に置換するのではなく、半量づつ置換するのもよい。超短時間作用型
〜短時間作用型を減量するときは、 離脱症状がでにくいゾルビデムに変更するのもよい。
| ●やってはいけない睡眠薬の減量・中止法● | |
| × | ゾルビデム以外の超短時間作用型 〜短時間作用型に、隔日法による減量法を用いる。 |
| × | 中間〜長時間作用型を超短時間作用型 〜短時間作用型に置き換えて投与する。 |
| × | 「睡眠薬はなるべく飲まない方がよいから、眠れないときだけ飲んでください。」という 医師の説明は最悪のメッセージ。離脱症状と服薬再開を繰り返し、かえって睡眠薬に依存するようになる。むしろ、医師は睡眠薬の安全性を十分に話して、安心して服薬できるようにしてあげる必要がある。 |
| ●睡眠薬の副作用とその対策 | |
|
現在よく使われている睡眠薬(睡眠導入剤)は、たいへん安全性の高い薬ですが、人によっては不都合な作用(副作用)が出ることがあります。睡眠薬に特有の副作用とその対策を以下に解説します。解説内容は、専門語を含み、やや難解です。 |
|
| 持ち越し効果 | 睡眠薬の効果が次の朝になっても持続するために、日中の眠気、ふらつき、脱力・頭痛、倦怠感などの症状が出現する。 |
| 対処法:睡眠薬を減量するか、作用時間の短い睡眠薬へ変更する。 | |
| 記憶障害 | 前向性健忘であり、服薬後から寝つくまでのできごと、睡眠中に起こされた際のできごと、翌朝覚醒してからのできごとなどに対する健忘を認める。 |
| 対処法:1)睡眠薬は必要最低限の用量とする。2)服用後は大事な仕事を避け、できるだけ早く就床する。3)アルコールと睡眠薬を併用しないようにする。 | |
| 早朝覚醒・日中不安 | 睡眠薬の作用が切れて早く目が覚めてしまったり、連用している時に日中に薬物の効果が消失して不安が増強する。 |
| 対処法:作用時間のより長い睡眠薬への変更を考える | |
| 反跳性不眠・退薬症候 | 睡眠薬の服用を突然に中断すると、以前よりもさらに強い不眠が出現する。脳障害のある患者では極端な場合に不眠だけでなく、不安・焦燥、振戦、発汗まれにせん妄、けいれんなどの退薬症候が出ることもある。 睡眠薬を離脱する場合には、急に服用中断するのではなく、漸減法を行うようにする。 これでうまくいかない場合には、いったん作用時間の長い睡眠薬に置き換えたうえで漸減法を行う。 筋弛緩作用 ふらつきや転倒の原因となる。特に高齢者ではこの作用が強く出やすい。 |
| 対処法:高齢者ではω1選択性の高い睡眠薬*など、筋弛緩作用の少ない睡眠薬を使用する必要がある | |
| *クアゼパム(ドラール)、ゾルピデム | |
| 参考資料1)より 2005.07.20追加 | |