|
�S�[�ד��̉��Q&A(�ڍ��)
|
�@���J�� 2003.01.20�@�X�V��2007.01.30�@�@�X�V���� �@ HOME�ցi���j���[��\���j�@�@���j���[���B��
�@���̃y�[�W�̉�����x���́A��w�I�ȗ\���m�����Ȃ��l�ɂ͓�����Ƃ����f�肵�Ă����܂��B
�@ ���Õ��j�ꕔ�ɂ͓��@�̍l�������͂����Ă��܂��B
�Q�l�ɂ���ꍇ�̐ӔC�@�͈�Ƃ�܂���̂ŁA�������������B
01�j�s�����łȂ�����ȐS���̓����́H
02�j�s�����͂ǂ�ȕ��@�Œ��ׂ�̂��i�s�����ƐS�d�}�̊W�j�H
03�j�S�[�ד��Ƃ͂ǂ�ȕa�C���H
04�j�S�[�ד��ɂȂ�ƂȂ������Ȃ��̂��H
05�j�S�[�ד��ɂ���ނ����邩�H
06�j�ǂ�Ȑl���S�[�ד��ɂȂ�̂��H�@�ގ��F16�j�S�[�ד��̔w�i�ɂ��鎾���͉����������H
07�j�S�[�ד��̌����A����U���͉����H
08�j�S�[�ד��̐S�������͉�������̂��H
09�j�S�[�ד��̎��Â͂ǂ�����̂��H
10�j�S�����i�S�����[�g�j�߂����܂ɂ��āH
11�j�S�[�ד��ɂ��]�[�ǂ̗\�h��́H
12�j���[�t�@�����������̒��ӓ_�́H
13�j�S�[�ד��͐���i�������j�ɖ߂����ÂƁA�S�[�ד��̂܂ܐS�����R���g���[�����鎡�Â̂ǂ��炪�悢�̂��H
14�j�Ȃ��S�[�ד��͎���ɂ����̂��H �@2004 .4.28�lj�
15�j�p���U�����S�؏ǂƂ́H �@2004 .4.28�lj�
16�j�S�[�ד��̔w�i�ɂ��鎾���͉����������H 2004 .5.8�lj��@ �ގ��F06�j�ǂ�Ȑl���S�[�ד��ɂȂ�̂��H
17�j�S�[�ד����҂̕a���̂ǂ��ɒ��ӂ��K�v���H 2004 .5.8�lj�
18�j�S�[�ד��̐S���O�̌����ɂ͉�������̂��H 2004 .5.8�lj��@ �Q�l�F08�j�S�[�ד��̐S�������͉�������̂��H�@
19�j�S�[�ד��̏��ד����s���l�ƍs��Ȃ��l�͂ǂ��I������̂��H 2004 .5.6�lj��@�@
20�j�S�[�ד��̏��ד��̕��@�ɂ͂ǂ̂悤�Ȃ��̂����邩�H�@2004 .5.6�lj��@�@
�Q�l����
��1�jHeart Disease�FA Textbook of Cardiovascular Medicine 6th Edition
: Braunwald
��2�j�S�[�ד����Ái�j�K�C�h���C���F�@Jpn Cir J65(supplV)2001
��3�j�s�����@�Fmedical practice �@2002.vol19.no.12�@2002.12.01���s
��4�j�s�����ւ̑Ή��@�F�����̎��Á@��10����7���@2002.6.20���s
��5) �����z��a���T�[�r�X�F�@http://www.ncvc.go.jp/cvdinfo/cvdinfo.htm
��6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1��
 |
 |
| �}1�@�S���̎h���`���n�i�j | �@ |
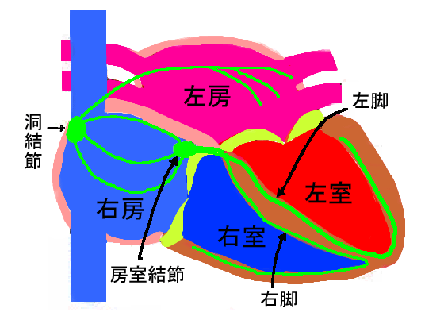
�@����ł͉E�[�Ə��Ö��̋��ɂ����������i�ǂ��������j����S���̋ؓ������k������d�C�M�����������A�S���S�̂ɓ`�����Ă䂭�B�����߂̂��̓������������i�y�[�X���[�J�[�j�ƌĂԁB�悭�����y�[�X���[�J�[�Ƃ́u�l�H�̐A�����^�y�[�X���[�J�[�v�̂��Ƃł���B�ʏ�A���Î��ɂ͓����߂���1���Ԃ�50��100��̓d�C�M�����قړ��Ԋu�Ŕ�������B�^�����⋻�����Ȃǂł͕K�v�ɉ����đ�������B
�@�S�[��S���̋ؓ����̂́A���̓d�C�M����`����d���̖������ʂ����Ă����B�Ƃ��ɓ`�����x�̑����ؓ�������A����S�܂����h���`���n�ƌĂ�Ă���i�}1�̗j�B
�@ �d�C�M���͓����߂���S�[�S�̂ɍs���n��A�S�[�̎��k���n�܂�B
�@ ���ɐS�[����S���ɓd�C�M�����`���o�H�ɂ́A�[�������i�ڂ����������j�Ƃ����S�[�ƐS���̓d�C�̓`�B�����钆�p��������B���̒��p���Ŗ�0.12�`0.20�b�قǒx��ĐS���ɓd�C�M����`���邱�Ƃɂ��A�S�[�ƐS���̎��k������������悤�ɂȂ��Ă���B
�@ ���̎��Ԃ̂���͂ƂĂ��厖�ł���B�S�[�̒��ɂ��������t��S�[�̎��k�ɂ��S���ɑ���o���A�S�������\���Ȍ��t�ŏ[�����ꂽ���_�ŐS���̎��k���n�܂�悤�ɂ��Ă��邩��ł���B�S�[�͐S�����S�g�Ɍ��t�𑗂�o����������`���Ă���̂ł���B�S�[�ƐS���̋��E�͓d�C��ʂ��Ȃ��@�ۑg�D�ɂ���Ďd���Ă���B�S�[���ɂ���[�����߂ƐS�����q�X���Ƃ����ׂ��ʘH�ŘA������Ă���B���̕��������Q����āA�d�C�M�����S���ɑS���`���Ȃ��Ȃ�ƁA�u���S�[���u���b�N�v�ƌĂ�A�l�H�y�[�X���[�J�[�A�����݂̎�v�ȕa�C�̈�ƂȂ��Ă���B
 |
|
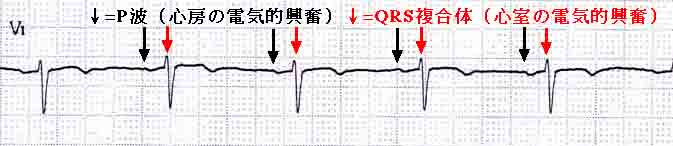
���퓴�����̐S�d�} |
�@�`�F�S�[�̋ؓ����s�K���E���p�x�Ɏ��k���邽�߂ɁA�S�[�S�̂������݂ɐk���Ă����Ԃł���B
 |
�@ |
| �}2 | �@ |
�@
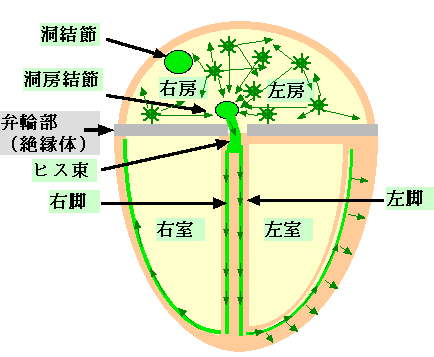
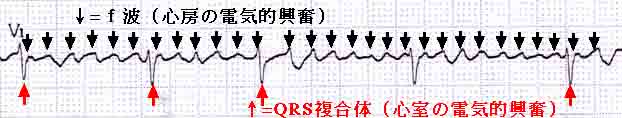
�@�S�[�ד��́A�S�[���̂���1���Ԃɖ�350�`600�̕p�x�ŕs�K���ȓd�C�M�����������A�S�[�S�̂��ׂ����ӂ邦�A�S�[�̂܂Ƃ܂������k�ƒo�ɂ��Ȃ��Ȃ�s�����i���}�j�ł���B
�@�S�[�ד��͐}2�̗l�ɁA�S�[���̎�X�̏ꏊ�Ŗ������ȓd�C�I�Ȑ���i���G���g���[�j���N���邱�Ƃ������ƍl�����Ă���B���G���g���[�Ƃ͒���u�ē��v�A�d�C�h�������A�Ăюh�����邽�߂ɁA���̎h���ʼn��x���d�C�I�������J��Ԃ��̂ł���B
�@�Ⴆ��Ώ��������R�[�h�œ����Ƃ�������x���J��Ԃ��悤�Ȃ��̂ł���B���̈������Ƃ��ĐS�[�����O���k��A�S�[��x�Ö����甭������ُ�Ȏ����\�i�y�[�X���[�J�[�j������B�@�S�[�ƐS���̓d�C�I���p���ł���[�����߂̓`��������Ȃ�ΐS���̓����͑����Ȃ�A100�`160/���̕p���ɂȂ�B
�@ �[�����߂̓d�C�̓`��肪�����Ȃ�ƐS���֓`�����������āA��������͂��邪�S���̎��k�p�x�i=�S�����j�͐���͈͂ƂȂ�B����ɖ[�����߂̏�Q�������Ȃ�ƁA�������̐S�[�ד��ƂȂ�B
�@�܂�A�S�[�ד��ł͖[�����߂̓�������ŁA�����������Ȃ�����A���Ȃ��Ȃ����肷���̂ł���B
�@
�@
�@
 |
|
�S�[�ד��̐S�d�}�̓����i�u1�U���j |
�@
�@
�@
�@
�@
�@
�@
�@
 |
�}3�@���[�E���S���̈ʒu |
| ���������g�Q���ʐ^�i���ʁj | �@ |
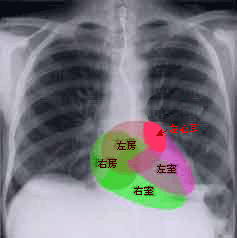
���S�[�ד��ł͐S���̃|���v�Ƃ��Ă̓������ቺ����ȊO�ɂ��A������ �傫�Ȗ�肪����B���[�ɂ͂��̍��[�ɍ��S���Ƃ����o�����肪����B����ȓ������ł́A���S�������k�ƒo�ɂ��J��Ԃ��Ă���B�S�[�ד��ɂȂ�ƐS�[���̓��������܂�A�S�[�E�S���͊g�債�A�S�[�̎��k�ƒo�ɂ��Ȃ��Ȃ邽�߁A���[�i���ɍ��S���j���̌��t�̗���Ɂu��ǂ݁v���������B
�@���t�̗��ꂪ�ɂ₩�ɂȂ�Ƃ��Ƃ��S�����ł����Ă��A���t�̉�i�����j�������₷���Ȃ�B���ɍ��S�����̌��t�̂�ǂ݂͍��x�ŁA�������ł��₷���ꏊ�ł���B
�@���S���Ɍ`�����ꂽ�����́A���X����o���A�܂��`�������Ƃ������Ƃ��J��Ԃ����B���[���g�傷��ق��A�܂����S�����Ɍ�����F�߂�l�����S�����̌��t�̂�ǂ݂������l�ق��A�]�[�ǂ������ƕ���Ă���B
�@ ����҂ł́A�S�[�ד��łȂ��Ƃ��������̔]�[�ǂ�F�߂邪�A �S�[�ד��̐l�̔]��CT������MR�������s���ƂقƂ�ǂ̐l�ő������̔]�[�ǂ�F�߂�B�]�[�ǂ�1/4�`1/3���S���R���i�啔�����S�[�ד��j�ƌ����Ă���B����ɁA��ߐ��̐S�[�ד��͌����Ƃ���Ă���\��������̂ŁA�S�[�ד��������ƂȂ�]�[�ǂ́A���ۂɂ͂����ƍ��p�x�ł��낤�Ǝv����B
�܂��A�S�[�ד��ɔ����]�[�ǂ͓����d���ɂ��]�[�ǂ����d�ǗႪ�����Ƃ���Ă���B �S�[�ד��ɂ��]�[�ǂ́A���̌������������Ă��邱�Ƃ���A����ł��Ĕ����邽�߁A�m���ȗ\�h���K�v�ł����B
|
�P���ȐS�[�ד��i�Ǘ����S�[�ד��j��1�Ƃ����ꍇ�̍ǐ��ǁi�����ɔ]�[�ǁj�� �p�x�i�{���j |
|
|
|
�S�[�ד������������m�X�ً���ǂł́A�N��4-6���������ǐ����N������B �S���ٖ��̂Ȃ��S�[�ד��ł���ߐ��]������]�����̊����������22.5�{�A���A�a�������1.7�{�A�������������1.6�{�A10����ɂȂ閈�� 1.4�{�ƂȂ�B �S�s�S�܂��͋������S�����������3�{�ɂȂ�B �܂��A�����g��⍶�[�g�傪����ƂȂ�₷���B �������A60��������65�Έȉ��̔�r�I��N�ŁA�S�G�R�[�����ł��ُ�̂Ȃ��l�i�܂�A�\���I�ȐS���a�̂Ȃ��l�j�́A�ǐ��ǂ̔N�Ԕ������� 1�������Ƌɂ߂ă��X�N�����Ȃ��B |
| �m�X�ً���ǂ́A�P���ȐS�[�ד��̍ǐ��Ǖp�x��N��0.94 % �Ɖ��肵���Ƃ��̂��悻�̐��l�B | �@ |
| ���炩�ȐS���Ǖa�i65�Έȏ�j������l�ł� |
9.1��
|
������=clinical |
| �y���ȐS���Ǖa�i65�Έȏ�j������l�ł� |
4.6��
|
������=subclinical |
| �S���Ǖa�̂Ȃ��l�i65�Έȏ�j������l�ł� |
1.6��
|
�@ |
|
�č��̒����iBraunwald���j
|
||
���S�d�}
�@�S�[�ד��̐f�f�ɂ͐S�d�}���s���ł���B�܂��A�S�[�ד��ȊO�̐S���a�̐f�f�̎肪�����^���Ă����B
��24���ԘA���S�d�}
�@24���ԘA���S�d�}�́A�����Ɉ���̐S�����̐��ڂ��݂�B����҂ł͓`����Q�̍�������������A�u�p���Ə��������������S�[�ד��i���@�\�s�S�nj�Q�̂ЂƂj�v�����Ȃ��Ȃ��B����҂̏ꍇ�A�����̐S�����݂̂ŐS�������R���g���[�����Ă����̂ł́A��Ԃ̍��x�̏������������Ă��܂��B��
���A�ꎞ�I�ɐ��퓴�����ɕ��A���Ă��Ȃ����݂�B
�����������g�Q���ʐ^
�@�����ɁA�S�g���x�������ȂǐS�s�S�̗L�����݂�B
���S�G�R�[/�h�b�v���[����
�@�S���̍\���I�Ȉُ�̗L���ׂ�̂ɕs���Ȍ����ł���B�S���ُ̈�̎�ށE���x�̕]�������łȂ��A�S���̋@�\�]���i�S�s�S�̕]���j�A���Â̌��ʔ���ɂ���ϖ𗧂B�S�[�ד��̐l�́A���Õ��j�����߂邽�߂ɁA���ÊJ�n���ɍŒ��x�͂��̌������Ă����K�v������B���̌�����N�Ɉ�x�͑m�X�ًt���A�O��ًt���A�����ƍ��[�̊g������I�ɒ��ׂ�ƁA�S���̏�Ԃɂ��������Õ��j�����Ă���B�������A���̃��x���ɂȂ�Əz��Ȃ̊Ŕ��f���Ă����t�Ȃ�N�ł��ł���킯�ł͂Ȃ��B
�`�F�������E�U���̔r���A���S�����[�g�̃R���g���[���A���Ĕ��̗\�h�A���ǐ��ǂ̗\�h4�̏d�v���ڂ�����B
�������E�U�����q�̔r��
�@�S�[�ד��̌����ɍb��B�@�\���i�ǂ��B��Ă��邱�Ƃ����邱�Ƃ͗L���ł���B�S�[�ד��͐S�[�ɕ��S������������ƋN����̂ŁA�S���a�͂������A�S���ɕ��S��������S���O�̕a�C�ł��N����B��\�I�Ȃ��̂Ƃ��āA�b��B�@�\���i�ǁA�x�ǐ��ǁA��������S���o�ʂ������鎾���i���x�̕n���A���Ö��Z���A���M�����j�A��_�f���ǁA��J���E�����ǂȂǂ�����B�܂��A�����K���ł͋ɓx�̕s�����X�����͐S�[�ד�����̋����U���v���ł���B�ߓx�̉^���A�A���R�[���A�J�t�F�C�����S�[�ד���U������B�얞�E�i�����悭�Ȃ��B�ȏ�̌�����U�����q�̎��ÂƔr���������Ƃ����{�I�Ȏ��ÂƂȂ�B
���S�����k�p�x�i�S�����[�g�j�̃R���g���[��
�@�S�[�ד��ł͐S�[�͂���������300/���ȏ�̍��p�x�̐S�[�̎��k���o���o���ɂ�����A�S�[�S�̂̂܂Ƃ܂������k���Ȃ��Ȃ�B�ʏ�A�S���̐S�����Ƃ����ꍇ�́A�S�[�̎��k�p�x�ł͂Ȃ��A�S���̎��k�p�x�������B
�S�[����S���ւ̓d�C�̓`��������̏ꍇ�A300/�����S���S���ɓ`���̂ł͂Ȃ��A���悻100�`160/���̂��S���ɓ`���A���쎞�̂̐S�[�ד��̐S�����͂��ꂭ�炢�ɂȂ�B���̒��x�̕p���ł����Ă����������ƐS���̍\���I�Ȉُ킪�Ȃ��Ă��S�s�S�ɂȂ�B���̂��߁A���g���ēK�ȐS�����܂Œቺ������B
�@�ڕW�Ƃ���S�����́A���Î��ł�60-90/�����炢�i�č��̋��ȏ��ł�60-80/��)�ł���B�y�x�ȘJ���100/�����Ȃ��B�y�x���璆���x�J�쎞
��110�`120/���ȉ������悻�̖ڈ��Ƃ���B����҂ł́A�d�C�̓`����Q��������A�S�����������Ȃ����Ƃ�����B���̏ꍇ�ɂ͐S������ቺ�������܂͂ނ���L�Q�ł���̂ŁA�S���������炷��͎g��Ȃ��B�S������ቺ�������͕ʂ̂Ƃ���ʼn������B
���S�[�ד��̍Ĕ��\�h
�@����̌�����U�����q���r���ł���ꍇ�́A�R�s�����܂����������������A�����̎��Â��]�܂����̂ł͂��邪�A���g��Ȃ���R���g���[���ł��Ȃ��ꍇ�������̂�����ł���B���̏ꍇ�A�^���ɂ��U�������Ȃ�A�������^���͍T���A��܂ɂ̓��Ւf����g���B
�@�S�s�S������ꍇ�ɂ͐S�s�S���P���Â�D�悷���B��܂ɂ͗��A�܁AACE�j�Q�܁A�R�A���h�X�e�����܁A�ꕔ���Ւf��ȂǗp����B��J���E�����ǂ�����Ή��P����悤�ɂ���B�J���E���̑����H���A�J���E�����܁A�R�A���h�X�e�����܂Ȃǂ��g���B
�@�ȏ�ɂ��\�h�ł��Ȃ��S�[�ד��̍Ĕ��\�h�ɂ͍R�s�����܂��g�p���邪�A����O�ɐS�@�\���G�R�[�Ȃǂŕ]�����Ă����K�v������B�R�s�����܂�I�ԍۂɁA�S�@�\��Q�̒��x����̑I���̎Q�l�ɂȂ邩��ł���B
| �@ |
�S�@�\����
|
�S�@�\�y�x�ቺ�܂��͔��^�S�؏�
|
�S�@�\�����x�ቺ
|
| ���I�� |
K�Ւf�����x+Na�Ւfslow+M2�Ւf |
K�Ւf�����x+Na�Ւfintermediate |
K�Ւf�����x+Na�Ւfintermediate Na�Ւfintermediate �i���Ւf��p�̂����܂������j |
| �i���i���j | ���X���_���A�V�x�m�[���A�T�����Y�� | �A�~�T�����A�L�j�W�� | �A�~�T�����A�L�j�W���A�A�X�y�m�� |
| �@ | �^���{�R�[���A�s���m�[�� | �@ | �@ |
| ���I�� |
K�Ւf�����x+Na�Ւfintermediate K�Ւf�����x�ȏ� Na�Ւfintermediate |
K�Ւf�����x+Na�Ւfslow Na�Ւfslow�܂���K�Ւf�����x�ȏ� Na�Ւfintermediate |
�@ |
| �i���i���j | �A�~�T�����A�L�j�W�� | ���X���_���A�V�x�m�[���A�T�����Y�� | �A���J���� |
| �@ | �v���m���A�A�X�y�m�� | �^���{�R�[���A�s���m�[�� | �@ |
| �@ | �@ | �x�v���R�[���A�v���m���A�A�X�y�m�� | �@ |
| ��O�I�� | �@ | �@ | �@ |
| �i���i���j | �@ | �A���J���� | �@ |
|
�������S�[�ד��̐S�����R���g���[��
|
||
| �W�M�^���X | �i���i���j | �W�S�V���A���j���s�b�h |
| ���Ւf�� | �i���i���j | �A�[�`�X�g�A���C���e�[�g�A�Z���P���Ȃ� |
| �J���V�E���h�R�� | �i���i���j | �w���x�b�T�[�A���\�����A�x�v���R�[�� |
�@�`�F�����ǐ��̃��X�N�̍����l�ɂ́A���[�t�@�������Â������ł���B
�@���{�ł͂��̊Ǘ��̔ς킵���Əo�����̕���p������邠�܂�A�c�O�Ȃ��烏�[�t�@�����Ö@���肪���Ȃ���t�������̂����{�̌���ł���B���[�t�@�����̌����ǐ��Ǘ\�h���ʂ����̖�܂����͂邩�ɗD��Ă��邱�Ƃ́A�����̑�K�͎����Ŋm�F����Ă���B�����ǐ��̊댯���̍����S�[�ד��̊��҂�f��z�����ȊO�̗Տ�����A����ɃA�h�o�C�X���āA���[�t�@�����Ö@���n�m���A�֊��łȂ�������ϋɓI�Ƀ��[�t�@�����Ö@�������Ȃ����Ƃ����߂�B�������A�����Ԃ̉^�]�Ɠ����悤�ɁA��ɒ��ӂ��Ȃ���g���K�v������B
�@�܂��A���[�t�@�����̌��ʂ�]������̂ɁA�ŋ߂̂��ׂĂ̑�K�͌����ł��uPT-INR�v�������̗p����Ă���B�]���g���Ă����u�g�����{�e�X�g�v�͍̗p����Ă��܂���B�܂��g�����{�e�X�g�𗘗p���Ă���Տ���͌������@��PT-INR�ɕς���ׂ��ł��B
PT-INR�ڕW�l�́A70�Ζ����ł� INR2.0�`3.0�Ƃ���B
70�Έȏ�ł� ���W���o���̊댯�������܂邽�߁AINR1.6�`2.6�ɂȂ�悤�ɏ��ʂ̃��[�t�@�������g���B
���̏ꍇ�̍ǐ��Ǘ\�h���ʂ́AINR 2.0�`3.0�Ƃ����ꍇ�̖�80���Ƃ���Ă���B�������A�ǐ��ǂ̊댯���ɂ��A�ڕW�l�̕ύX�͓��R���肦�܂��B�@���@�̌o���ł́AINR2.0���炢�ł͔]�[�ǂɂȂ�l�����X����A�댯���̍����l��2.5�ȏオ�悢�ƍl����B�t�ɁAINR4-5���炢�ƌ����߂��ɂȂ��Ă���Ƃ��́A2-3���قǃ��[�t�@�����𒆎~���A���ʂ����ʂōĊJ����Α��v�ł���B
�@�����ǐ��̊댯���ɉe��������q�́A�N��A�����ǐ��̊����̗L���A�S�����̗L���i�ٖ��ǁA�������S�����A�S�s�S�A���[�g��A�����g��j�A�������̗L���A���A�a�̗L���Ȃǂł���B��X�N�Q�ɂ́A�A�X�s�����A�A�X�s�������g���Ȃ��Ƃ��̓p�i���W���Ȃǂ̌����ÏW�}���܂��g�����A�������͍ǐ��ǂ̗\�h��͎g���K�v���Ȃ��B
�@�����̌����ÏW�}���܂̗\�h���ʂ́A�����ǐ����20��������������x�Ń��[�t�@�����ɔ�ׂċ����Ȃ��B���ʂ��Ȃ������Ƃ�����炠��B�����x�ȏ�̊댯�Q�ł̓��[�t�@���������߂���B���[�t�@�����͌����ǐ����50�`60������������Ƃ̕����邪�A���댯�Q�����ł�����ƊǗ�����Ɣ�r����Ƃ����ƌ��ʂ�����悤���Ɠ��@�ł͍l���Ă���B
|
�ٖ��ǂ̂Ȃ��S�[�ד����҂ɂ�����ꎟ�\�h�̂��߂̃� �X�N�w�ʉ��i�č��������Ȋw��j
|
|||
| �����ǐ��̊댯�� |
�Ⴂ
|
�����x
|
����
|
| �N�� |
�N��64�Έȉ�
|
�N��65�`75��
|
76�Έȏ�
|
| �댯���q |
�댯���q�Ȃ�
|
���A�a
|
������������
|
|
����������
|
���S�s�S�E�����@�\�s�S����
|
||
|
�b��B���ŏ�
|
�����x�댯���q��2�ȏ�
|
||
|
�ٖ��ǂ̂Ȃ��S�[�ד����҂ɂ����鎡�Ö�I���̖ڈ� �i���{�z��w��j
|
|||
| �����ǐ��̊댯���q�F ����ߐ��]�����܂��͔]�[�ǂ̊����A���������A�����A�a�A�������������A�� �S�s�S |
|||
|
�댯���q1�ȏ゠��
|
�댯���q�Ȃ�
|
||
|
76�Έȏ�
|
59�Έȉ�
|
60�`75��
|
76�Έȏ�
|
|
���[�t�@��������
|
�R�����s�v
|
�R������ |
���[�t�@��������
|
|
69�Έȉ�INR2.0�`3.0
|
���ʂ̃A�X�s����
75�`325mg/��������1 |
���ʂ̃A�X�s���� |
69�Έȉ�INR2.0�`3.0�@
|
|
70�Έȏ�INR1.6�`2.6
|
�܂��̓p�i���W����2
200mg/�� ���� |
70�Έȏ�INR1.6�`2.6
|
70�Έȏ�INR1.6�`2.6
|
|
��1�@���̎��Â̖ڈ������\���ꂽ��i2006�N���H�j�ɁA���ʂ̃A�X�s�����͐S�[�ד��̍ǐ�\�h�Ɏg���̂́A�����Ǐo���Ȃǂ̕���p���܂߂�Ƃނ���s���ł���Ƃ̔��\���������B����āA���@�ł͏��ʂ̃A�X�s������S�[�ד��̍����Ǘ\�h�Ɏg�����Ƃ͊��߂Ă��Ȃ��B2007.1���lj�
��2�@�p�i���W���͏��ʂ̃A�X�s�������������R������p�����邪�A�����ǐ�\�h���ʂ̓A�X�s�����ƂقƂ�Ǎ�������܂����B�����Ɣ��쐫�S�[�ד��̔�r�ɂ����āA�ǐ��ǂ̔����p�x�ɂ͓��v�I�ȍ��ق��F�߂��Ă��܂���B��܂̉��i�̓p�i���W�����͂邩�ɍ����A���S�����A�X�s�����ɏ���킯�ł͂���܂���B�Ȃ�ƂȂ��u�A�X�s�������p�i���W���̂ق����A�悭�������낤�v�ƁA�p�i���W���p������͖̂��Ӗ��ł���B ��ɂ͏����Ă���܂��A�S���ٖ��ǁA���^�S�؏ǁA �g���^�S�؏ǁA���[�g��i�S�G�R�[��50mm�ȏ�j�A�����p������Ȃǂ̐S�����͌����ǐ��ǂ̋����댯���q�ł���B�����ɍ��������S�[�ד��́A��}�̌���ł͂���܂���B�ϋɓI�Ƀ��[�t�@�������g���ׂ��ł���B |
|||
���[���͏��ʂł��֎~�ł���B �@�r�^�~��K�̓��[�t�@�����̌��ʂ��Ȃ����B���ʂ̃r�^�~��
K���܂��[���A�N�������A�`�A�����͏��ʂł��ێ�֎~�ł���B
�[���͔��y�ɂ�荇�����ꂽ�r�^�~��K�𑽗ʂɊ܂�ł���B�T��1��ł��H�ׂĂ͂����Ȃ��B�@�[���̓_���ł��哤�A�����A���X�A�Ô[���͉e���Ȃ��B���y�Ƃ����Ă����[�O���g�Ȃǂ̓��_�۔��y�͉e���͂Ȃ��B
�@ �u���b�R���[�A�ق���A�g�}�g�A�A�X�p���K�X�A�L���x�c�A���^�X�A�C����
�Ȃǂ��r�^�~���j�𑽂��܂�ł�����̂Ƃ��Ēm���Ă��邪�A�[���ɔ�ׂ� ��H������̐ێ�r�^�~���j�ʂ͂����Ə��Ȃ��̂ŕ��ʂ̗ʂȂ�C�ɂ���K�v�͂Ȃ��B
�@ �A���R�[���͈��݉߂���ƃ��[�t�@�����̌��ʂ����߂邪�A���ʂȂ���Ȃ��B
�� ����҂ŁA���C���Ȃ��Ȃ�A�H�~���Ȃ��Ȃ�A�ڂ����i�s����A�����������Ȃ��Ȃ��Ȃ�1�`4�T�ԂŐi�s�����B
���W���o���i�����d��������j�\�������B�厡��ɘA�����A����CT�������܂��傤�B
�ȏ�̏��������ׂă��[�t�@�����̌����߂��������Ƃ͌���Ȃ����A��L�̏Ǐ�ɓ������璍�ӂ��܂��傤�B
�ǂ����ς��Ǝv������A�厡��ɑ��k���܂��傤�B
�@�ގ��̎���F�u�Ȃ��S�[�ד��͖���������̂��H�v�A�u�Ȃ��㎺���p����S�[�e���́A�S�[�ד��Ɉڍs����̂��H�v
�`�F�S�[�ד���S�[�̕p������������ƁA�S�[�ɕω��i�d�C�����w�I�A�t�I�ω��j�������A���ꂪ����ɐS�[�ד��ɂȂ�₷������B����ɒ����ԁA�S�[�ד�����������ƐS�[�Ɍ��ɖ߂�Ȃ��\���I�ȕω��i�s�t�I�ω��j�������邽�߁A�S�[�ד������퓴�����ɕ��A���Ȃ��Ȃ�B
�@�S�[�ד��⑼�̌����ɂ��p���ɂ��A�S�[�̎��k�����p�x�ɐ�����ƐS�[�ؓ��̃J���V�E�����ߏ�ɂȂ�����A�S�[�̎d���ʑ����ɂ�鑊�ΓI�_�f�����s���i�S�[�̋����j�Ȃǂ̌����ɂ��A�S�[�̏��Q��������B�Z���ԂȂ���Ƃɖ߂邪�A�����Ԃɋy�ԂƏ��Q�͂��Ƃɖ߂�Ȃ��Ȃ�B���̂��߂ł��邾�������̏��ד������߂���B
---�@�Z���Ԃ̕p���̉e���@----
�@ �����I�ɁA�R�r�̐S�[���y�[�X���[�J�[�Ƃ������̊Ԋu�œd�C�h���������B���g���āA�d�C�I�ɍ��p�x�Ɏh������ƁA�S�[�ד��������₷���Ȃ�A��1�T�ԂŎ������̐S�[�ד��ɂȂ����ƕ���Ă���B�܂�A�S�[�ד��͒��������Ɩ߂�ɂ����Ȃ�B����́A�S�[�ד�����������ƐS�[�ɓd�C�����w�I�ȕω��i�d�C�I�����f�����O�j���邽�߂Ɛ�������Ă���B
�@�����ł́A���d�C�h��24���ԂŐS�[�ד��͗U������₷���Ȃ�B���d�C�I�����f�����O�͒f���I�ȓd�C�h���𒆎~�����1�T�ԂŐ��퉻����B���d�C�I�����f�����O�̓J���V�E���ߕ��ׂ������ł���A�S�[�̋�����S�̐L�W�͊֗^���Ă��Ȃ��B���S�[�ד��������ԁi9-23�T�ԁj��������ƁA�S�[�ɍ\���I�ȕω����ł�i�E�،����ۂ̏����A�E�O���R�[�Q���̑����A�E�~�g�R���h���A�̌`�ԕω��A�E�؏��E�̂̒f��j�B
�@�����ł́A�S�[�̍��p�x�h����2���ڂ���S�[�̎��k�͂̒ቺ�������邽�߁A�S�[�ד��̎������Ԃ��Z���Ă����[���Ɍ������`������₷���ƍl������B
---�����Ԃ̕p���̉e��----
�@�����ԐS�[�ד�������������A�S�s�S�ł͐S�[�S�̂̍��x�̊Ԏ����ۉ����N����BACE�j�Q���A�A���M�I�e���V��II�j�Q��iARB�j�A�A���h�X�e�����h�R�����g���A�Ԏ����ۉ����}���ł���Ƃ̕�����B
�@
---�{�@�̃R�����g---
�@�S�s�S�ɍ����������쐫�S�[�ד��̔���\�h�ɂ́A�S�s�S�̃R���g���[������ł���BACE�j�Q��AARB�A�A���h�X�e�����h�R����R�s�����܂ƕ��p����ƐS�[�ד������}�����₷���Ȃ�B�������A���̌��ʂ͐������ȏォ����A�����ɂ͏o�Ȃ��B
�Q�l����
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp19-23�A�u�d�C�I�����f�����O�Ƃ͉��ł��傤���H�v
�Q�l����
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp24-27�A�u�S�[�ד�������ƁA�Տ���A�������ƂȂ邩�H�v
2004 .4.28�L
| �S�[�ד��̊�b�����i�s�����Ö@������������j | ||
| 1991.1��-1993.12���A�ǐ��ǂ̊����̓�1819��A�j��1183�� | ||
| �@ |
���쐫�i740�ᒆ�j
|
�����i1079�ᒆ�j
|
| ���f���N�� |
56��
|
59��
|
| �Ǘ��� |
34.1��
|
18.9��
|
| ������ |
27.8��
|
27.3��
|
| �������S���� |
12.2��
|
11.9��
|
| �m�X�َ��� |
8.5��
|
36.5��
|
| �S�؏� |
6.4��
|
14.4��
|
| ��V�� |
2.0��
|
2.6��
|
| ���s�S�nj�Q |
10.3��
|
4.8��
|
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp7-9�A
2004 .05.08�L
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp28-30
2004 .05.08�L
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp28-30
2004 .05.08�L
�Q�l����
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp28-30
2004 .05.08�L
|
���쐫�S�[�ד��̏��ד����ʂ̔�r
|
||||
|
�S�����R���g���[��
|
�Ö@
|
�d�C�I���ד�
|
||
|
�o���i�ڕ��j
|
�Ò�
|
|||
|
�ȕ�
|
��r�I�ȒP
|
�ȒP
|
��r�I�ȒP
|
��Ԃ�������
|
|
��
|
�Z����
|
�Z����
|
�����Ԃ̊Ď��K�v
|
�������@���K�v
|
|
���ד�����
|
���nj�24���Ԗ����Ȃ獂�� |
�����x
|
����
|
�ł�����
|
|
���ד��܂ł̎���
|
�����ԁ`���\����
|
������
|
���₩
|
�����Ƃ����₩
|
|
�S�s�S��ւ̓K��
|
�悢�K��
|
�v����
|
�v����
|
�ł��悢�K��
|
|
�Õs������p��
|
�قƂ�ǖ��Ȃ�
|
����
|
����
|
�Ȃ�
|
|
���̂�
|
���ԂƂƂ��ɏ��ד����������ቺ
|
���Ҏ��g�ɂ��ڕ��̈��S���ɖ�肠��
|
�o�߂̒�����ł����ד��\
|
�����A�ċz�Ǘ����K�v
|
| �Q�l����6�jp44�̕\1����ꕔ�ύX | ||||
| ���Õs������p�F�R�s������̓��^���A�S���ד��A�S���p�����̐V���ȕs������U�������镛��p�������B | ||||
�@
|
�S�[�ד��̏��ד����@�̑I�𗬂�}�F�Q�l����6�jp45���
|
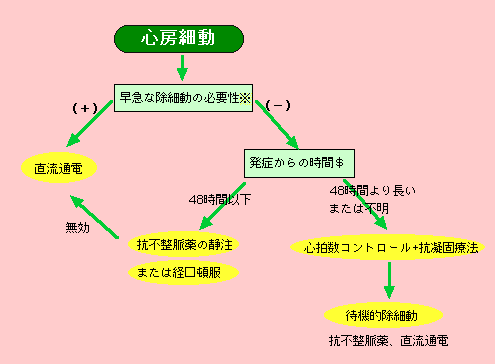 |
| �������ቺ�A�S�s�S�����A���S�ǔ���AWPW�nj�Q�̋U���S���p���͑��}�ȏ��ד����K�v |
| ���\���ȍR�ÌŗÖ@���p�����Ă����ł�48���Ԉȉ��ƌ��Ȃ��đΉ� |
6) �S�[�ד��̎��ÂƊǗ��F���@���A�V�@�����@��w���@2004.3.1���s��1�ŁAp43-46
2004 .05.08�L