

 |
 |
|
01)まえだ循環器内科の骨粗鬆症に対する基本方針は?
02)まえだ循環器内科ではどんな検査を行っていますか?
03)骨の構造と働きについて説明してください?
04)骨粗鬆症はどんな病気でしょうか?
05)骨粗鬆症になるとどんな症状があらわれますか?
06)骨粗鬆症はどうしておこるのでしょうか?
07)骨粗鬆症どうして女性に多いのでしょうか?
08)骨粗鬆症はどんな人がなるのでしょうか?
09)粗鬆症の人はどれくらいいるのでしょうか?
10)骨粗鬆症治療の目的は?
11)骨粗鬆症と運動の関係は?
12)骨粗鬆症の診断にはどんな検査がありますか?
13)骨粗鬆症には他にどんな検査がありますか?
14)骨の量はどのくらい減ったら危険ですか?
15)骨粗鬆症検診は何歳くらいから受けたらよいのですか?
16)生活・食事・嗜好品で注意することは?
17)乳製品をすすめる理由は?
18)MBP(Milk Basic Protein)とはなんでしょうか?
19)骨粗鬆症の治療薬にはどんなものがありますか?
20)最後に一言
参考資料
骨粗鬆症の予防と治療:小冊子2002.9作成(日本骨粗鬆症学会企画、折茂 肇監修、武田薬品提供)
日本臨床増刊号 骨粗鬆症 2002.3.28発行(日本臨床社)
骨粗鬆症治療 2002.10月号:創刊号(先端医学社)
日経メディカル2002年2月号 特集 骨粗鬆症 その診断・治療の現在形
Medical Practice 2002 vol no10(文光堂)骨粗鬆症
Medical ASAHI 2002.11p62-66(朝日新聞社)続・骨カルシウム講座(4)骨粗鬆症と骨折予防、白木正孝著(成人病診療研究所)
日本医事新報2002.11.16号、骨量の性差、坂本尚正(兵庫医大衛生学)他
財団法人骨粗鬆症財団 http://www.jpof.or.jp/
武田薬品株式会社 http://www.takeda.co.jp/pharm/jap/seikatu/osteoporosis/index.html
A:骨量減少を早めに見つけて、食事を主体とした生活改善の指導を行うことを重要視しています。
 |
骨粗鬆症の治療における当院の目標は、「骨量減少の早期発見」と「骨粗鬆症の早期予防と早期治療」開始です。
骨粗鬆症の薬はいろいろありますが、「すべての人に十分な効果がある」と言うわけではありません。
一方、早い時期にカルシウムをたっぷりとり、運動を続けるようにすれば、骨量減少から骨粗鬆症への進行を遅らせることができます。このほうがずっと簡単で、しかもはるかに効果的です。
特に骨粗鬆症になることが多い女性は定期的に骨密度検査を受け、食生活に注意して欲しいと思います。
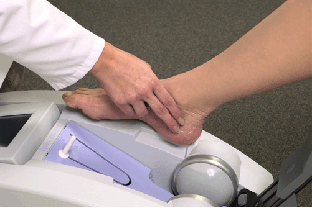
A:超音波による骨密度測定、背骨のレントゲン検査、血液または検尿による骨代謝検査が主なものです。
超音波骨密度測定装置( A-1000 EXPRESS : GE横川メディカルシステム)による骨密度測定を行っています。同種の中では最もよく売れている機種です。検査結果もばらつきが少なく、測定精度誤差は2%以内です。
単一エネルギーX腺吸収法(MD法)に比べて測定精度では勝っています。また、レントゲンを使わないので身体に全く無害です。測定時間は1分以内です。
欠点は、現在の日本の骨密度判定がレントゲンによる測定を基準にしているため、これとの比較が難しい点です。そのため、超音波法ではWHOの骨密度判定基準を用いています。
また、測定部位として重要な胸椎・腰椎(背骨)の骨密度の測定ができないことも欠点です。
なお当院では独自でプログラムした解析結果報告書を用いて、患者さんに説明し、これを手渡しています。
骨代謝検査はおもに骨粗鬆症治療を行うときの薬物の選択や効果をみるときに使います。
WHOの骨密度評価基準
若年健常者の平均からの減少量を標準偏差(SD)を用いて表現し、「-1.0SD以下は骨量減少」、「-2.5SD以下は骨粗鬆症」と診断します。
 |
|
|
A-1000 EXPRESS |
上図をクリックすると当院で作成した独自のレポートが見れます。 |
A:骨の役割、1)造血器官としての骨髄を納める場所を提供、2)身体の支柱・骨格筋運動の大事な要素、3)カルシウムの巨大な貯蔵庫
骨はカルシウムだけでつくられているのではありません。骨はコラーゲンというタンパク質にカルシウムが沈着してできています。鉄筋コンクリートのような構造で、コラーゲンが鉄筋、カルシウムがセメントに相当します。
【骨には3つの重要な役割があります】
●造血工場としての骨髄の場所を提供
すべての骨ではありませんが、大きな骨はその中央に骨髄という血液を造る工場の場所を提供しています。
脊椎・腰・大腿などの大きな骨に囲まれた骨髄では、盛んに血液が造られています。
●身体を支える柱としての役割、また人の運動機能に不可欠。
水中に比べて、地上では重力から身体を支える丈夫な支柱(骨格)が必要です。また、骨格筋は関節によって連結された2つの骨に付着し、骨を動かすことによって仕事をします。
●カルシウムの巨大な貯蔵庫としての役割
神経や筋肉が機能するにはカルシウムが不可欠です。このカルシウムは海中には十分ありますが、陸上生活するにはカルシウムを身体に蓄えておく必要があります。陸上生物ではカルシウムは骨に貯えられ、必要に応じて骨から血液に溶けだし、体の各組織へと運ばれていきます。
【骨の新陳代謝】
骨はコンクリートのビルのようにずっと変化しない構造物ではなく、毎日少しずつ骨の一部が破壊される一方で、新しい骨が造られて、新旧の骨が入れ替わっています。計算上、成人では約3年間で骨全体が生まれかわると言われています。
【血液中のカルシウム濃度】
脳・神経や心臓・骨格筋などが正常に働くためには、血液中のカルシウムの濃度がほぼ一定でないといけません。食事中のカルシウムが不足すると、骨の一部を破壊して血液中へカルシウムを放出し、血液中のカルシウム濃度を一定に保とうとする働きがおこります。しかし、この不足状態が長く続くと骨のカルシウム量(骨量)が減少して、骨粗鬆症になります。
A:骨の強度が低下し、骨折をおこしやすくなっている状態、もしくは骨折をおこしてしまった状態です。
骨粗鬆症(こつそしょうしょう)とは、長年のカルシウムの摂取不足や生活習慣などにより骨の量が減ってスカスカになり、骨の強度が低下し、骨折をおこしやすくなっている状態、もしくは骨折をおこしてしまった状態のことです。必ずしも骨折がなくとも骨粗鬆症になります。
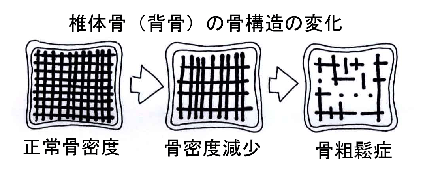 |
骨量は長年の生活習慣によって大きな差ができることから、「骨粗鬆症は生活習慣病の一つ 」と現在は考えられるようになりました。単に長生きするだけでなく、健康的な老後を求めるためには骨粗鬆症対策が大事です。 骨粗鬆症になってからでは、健康な元の状態に戻すほど強力な治療方法は現在でもありません。骨粗鬆症対策の最大の決め手は、「若いときからの生活習慣の改善による予防 」であることを覚えておいてください。
A:初期は全く症状がありません。やがて骨折し易くなります。特に背骨や太股の付け根の骨折が大きな問題です。
 |
||
 |
 |
|
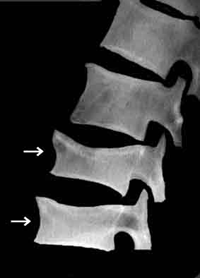
初期の骨粗鬆症は症状が全くありま せん。症状が現れるのは女性では通常更年期を過ぎてから、男性では70歳を過ぎてからです。自覚症状として、「背中や腰が痛い」、「背中が曲がった」、「身長が低くなった」などがあります。
長期の「ステロイドホルモン」などの使用や婦人科的な病気で卵巣の機能が低下したり、卵巣を手術で取り除いたりした場合は、早期に起こることがあります。
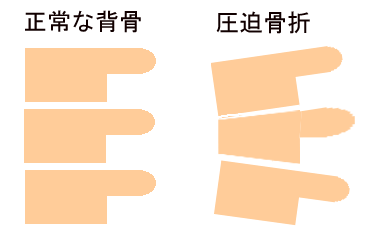
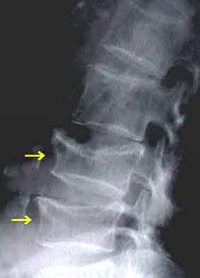
さらに病状が進むと、「背中や腰の激しい痛み」で日常生活の自立が困難となったり、「ちょっと転んだだけで骨折する」ようになります。一度骨折したひとは、二度三度と繰り返し骨折することが大変多いので注意が必要です。
背中や腰が痛むのは、背中の骨が押し潰されたためです。このように、「ポキッと折れる」のではなく、「押し潰される」のも骨折で、「圧迫骨折 」と呼びます。脊椎の圧迫骨折のために背中が曲がり、背が縮みます。
背骨の圧迫骨折による痛みやふとももの付け根の骨折(大腿頸部骨折:だいたいけいぶこっせつ)による歩行障害は高齢者の寝たきりの大きな原因となります。
寝たきりの原因の第1位が脳卒中、第2位が老衰、第3位が骨粗鬆症による骨折です。
「歳を取れば腰が曲がるのはしょうがない」と思っていませんか。「腰が曲がるのは姿勢のせい」と思っていませんか。実は骨粗鬆症のせいで、心掛けしだいで、簡単に予防できるのです。
A:カルシウムの不足と女性ホルモンのバランスが崩れて、「破骨細胞が過剰に働く」ためにおこります
。
 |
【骨形成と骨破壊】
骨の生まれ変わりに関わる細胞には、主に「骨をつくる骨芽細胞」と「骨を壊す破骨細胞」の2種類があります。これらの細胞によって、骨は毎日つくり変えられています。
成長期を過ぎても、骨が生まれ変わっているのには2つの理由があります。
1つは、細胞の活動に不可欠なカルシウムを血液に放出するために、骨は常にカルシウムを出し入れし、結果的に骨が生まれ変わるのです。2つ目は、古くもろくなった骨をしなやかで丈夫な新しい骨に置き換えるためです。
【骨芽細胞のはたらき】
骨芽細胞は骨の「鉄筋」にあたるコラーゲンをつくり出し、そこにカルシウムを付着させる「のり」となるタンパク質を塗っていきます。ここに血液中から運ばれてきたカルシウムが自然に付着していき、新しい骨ができるのです。
【破骨細胞のはたらき】
破骨細胞はもともとは血液細胞の一種です。それがホルモンの刺激を受けて、骨の中で破骨細胞に変化します。
破骨細胞は古い骨のカルシウムやコラーゲンを溶かします。遊離されたカルシウムは血液を介して体の別の組織へと運ばれていきます。
【骨芽細胞と破骨細胞のはたらきの不均衡】
骨粗鬆症では、破骨細胞の働きが異常に亢進して、骨形成が間に合わない状態になっていることがよくあります。この不均衡が骨粗鬆症の大きな原因となります。
A:カルシウムの不足と閉経後の急速な女性ホルモンのバランスが崩れることが原因です。
 |
|
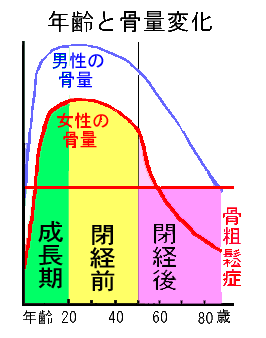
骨粗鬆症は圧倒的に女性に多い病気です。骨量の増加には女性ホルモンが重要な働きを持っています。
骨量は男女とも20歳ぐらいで一生で最大の骨量となりますが、男性に比べて女性はピーク値がもともと低くなっています。
この理由については、1)女性ホルモン分泌、2)体格、3)運動量、4)栄養などの男女差が影響しているだろうと推測されています。また、成長期のあとも女性の骨の健康にとって不利な状況が続きます。
具体的には以下のことが考えられます。
・女性のほうが体格が小さく、骨にかかる力が小さいため、女性の骨量のほうが少なくなる。
・運動量は女性のほうが少ない。
・女性はカルシウム摂取量が少ない?(小魚を骨ごと食べる習慣が少ない?、牛乳の摂取量が男性よりも少ない?)。
・女性は出産や授乳時に多量のカルシウムを赤ちゃんに与えなければならない。
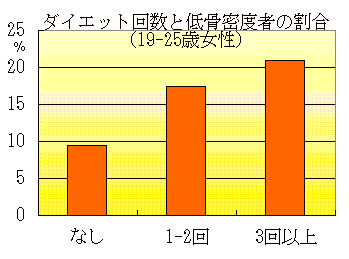
・多くの女性がスタイルを気にして行う無理なダイエットもカルシウム不足の原因となる。
・40歳代後半から50代前半で女性が閉経を迎えると女性ホルモンが急激に減少し、その影響で年間2〜3%もの急激な骨量減少がおこる。
破骨細胞は、本来は骨の生まれ変わりのために骨を壊したり、体が要求するカルシウムを必要な量だけ溶かし出す大切な細胞です。しかし、破骨細胞はホルモン等のバランスがくずれると、時々必要以上のカルシウムを溶かし出してしまうことがあります。この現象は閉経期以降の女性に顕著に現れます。このために中年以降の女性に骨粗鬆症が多くなるのです。
つまり、骨粗鬆症の原因は「カルシウム不足 」と「破骨細胞の暴走 」が原因と考えられます。 カルシウムの摂取量を増加させ、破骨細胞の暴走を抑えることが、骨粗鬆症の予防と治療の大切な要素となります。
参考:日本医事新報2002.11.16号、骨量の性差、坂本尚正(兵庫医大衛生学)他
 |
 |
| 広田孝子ほか/小児・成長期の栄養・運動と骨粗鬆症81(7);768-774、1992より |
A:骨粗鬆症になりやすい要因を問診表にして、まとめたものがあります。自己チェックしてみてください。
骨粗鬆症になりやすい人を見つけるための問診表がありました。当院の経験を入れて、これを一部修正し、このホームページで自己チェックできるようにしましたのでご利用下さい。
歳をとるとどんな人でも骨量が減っていきます。特に、女性は閉経以後に急速に骨量の減少が生じます。現在、60歳代の日本女性の約1/3が骨粗鬆症になっていると推測されています
。
薬物ではステロイドホルモン(プレドニゾロンで一日7.5mgを6ヶ月以上)を服用している人は注意が必要です。 そのほか、何らかの理由で卵巣を切除した人、胃切除後、慢性肝障害、副甲状腺機能亢進、甲状腺機能亢進などの疾患にも注意が必要です。
骨の健康度自己チェックへ
Q9:粗鬆症の人はどれくらいいるのでしょうか?
A:生涯のうちに男性の約2割、女性の約半数が骨粗鬆症になります。
|
|
骨粗鬆症は女性に圧倒的に多い病気です。日本全体1,100万人と推測されています。そのち治療を受けているのは約20%くらいだそうです。治療を受けている割合が少ないのは、初期の症状がほとんどないことと、骨粗鬆症に対する認識不足があるようです。
60歳代の女性では約30%、70代で約45%、80代で約55%にもなります。
平均寿命を考えると男性の約20%、女性50%が骨粗鬆症になってしまう計算です。
最近は子供の頃から小魚を骨ごと食べる習慣がなくなっています。さらに、牛乳も全く飲まない人が少なくありません。これらの人のほとんどはカルシウム不足になっています。
細身の若い女性を見ると「この人達の多くは60歳になったときに、骨粗鬆症で苦しむようになるのだろうな」とつい考えてしまいます。
A:合併症としての骨折を予防することです。これにより寝たきりも予防できます。
骨折は骨粗鬆症の合併症です。骨量が減って骨が弱くなると簡単に骨折しやすくなります(脆弱骨折 、ぜいじゃくこっせつ)。脆弱骨折は骨構造の変化も一因と考えられますが、骨量の減少が最も大きな要因
です。特に、骨折しやすい部位は背骨 (脊椎圧迫骨折)、手首、肩の付け根、足の付け根 (大腿頸部骨折)です。
このうち寝たきりの原因となる背骨と足の付け根の骨折が、一番問題となります。
「50歳以後の女性の約半数が生涯を通じて、背骨の圧迫骨折を生じる」と言われています。
背骨が曲がると、内臓を圧迫し、「肺の働きの障害」や「胃腸の機能障害(食道裂口ヘルニア、逆流性食道炎)」も生じます。 また、いったん曲がった背骨は治療しても元に戻りません。
背骨の圧迫骨折は骨密度が低下するほど発生頻度が高まります(下図)。
手首近くの腕の骨折は比較的若年の閉経後の女性に多くみられます。大腿頸部骨折は高齢者にみられ、年間8-9万人発生し、その治癒には手術が必要です。大腿頸部骨折は寝たきりの原因となり、死亡率も高まります。
骨折は骨粗鬆症の最終像です。高血圧の合併症として脳卒中や心臓病などがあり、その予防のために血圧の管理が必要なように、骨粗鬆症の合併症が骨折であり、その予防のためには「骨量(骨密度)
」の管理が必要なのです。
|
【頻度の高い骨折】 【骨折しやすい人】
|
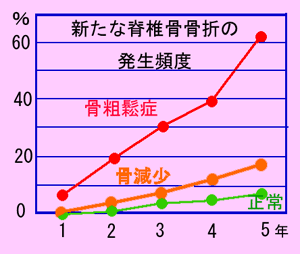 |
| Medical ASAHI2002 .11 白木正孝より |
A: 運動が骨を刺激して、骨量が増えます。
 |
|
若いころ運動をしなかった人や長い間病床に伏した人は、骨量が減少し、骨折しやすいことが知られています。無重力の宇宙から帰ってきた宇宙飛行士の骨量が減っていたことも有名です。
骨を丈夫にするためにはカルシウムをとることが必要ですが、それと同じくらい運動や重力による骨への刺激が大切です。
運動で骨に力がかかると、骨に弱いマイナスの電気が発生し、プラスイオンのカルシウムを骨に引き寄せる現象が起こります。また、運動は骨の血液の流れをよくし、骨をつくる細胞の働きを活発にします。
骨にかかる力が大きく、また繰り返しが多いほど骨を強くすることがわかっています。
日常必要な骨量を維持するためには、激しい運動でなくともウォーキングや水泳を継続して行えば、十分な効果が得られます。若い人はきつめの運動として、階段を2-3階分昇ってみましょう。
A:レントゲンを使った検査と超音波を使った検査があります。一長一短で完璧なものはありません。
骨粗鬆症は「静かな病気」といわれ、初期は自覚症状がなく、静かに進行していきます。自覚症状がでるほど悪化するのは更年期を過ぎてからです。そのため自覚症状をもって、受診するとかなり進行した病状となり、手遅れになっていることが少なくありません。
骨粗鬆症は自覚症状のない時期から、「骨量を測る 」検査によって「早期に発見する 」ことが大事です。「骨量計測
」または「骨密度測定 」と呼ばれています。
骨量または骨密度測定機器には目的に応じていろいろな種類があります。いずれも苦痛を伴わず、短時間で安全に検査できます。 また、骨折の有無を調べたり、他の病気と区別するためにX線検査も行います。
このほか他の病気が原因と疑われるときには、血液検査や尿検査も行われます。
問診は骨粗鬆症の診断や生活習慣のチェックなど重要な手がかりとなります。
日本での骨粗鬆症の診断には、日本の学会が定めた診断基準が使われていますが、超音波法ではこの基準は使えません。
超音波法ではWHOの定めた診断基準が使われます。
1)DXA(デキサ)法 :二重エネルギーX腺吸収法
腰椎DXA法では5-10分間寝ている間にレントゲン装置が移動して、脊椎骨(背骨)の骨量を測定します。腰椎DXA法は最も精度が高く、骨量測定法の基本となります。しかし、装置が大きいことや値段が1000万以上と高いため、あまり普及していません。
また、脊椎以外の部位に石灰化がある場合やすでに背骨が押し潰されて脊椎の変形がある場合などは、数値が高くなり利用できません。検査時間も15-20分と長くなります。
一番普及しているのが末梢骨(おもに前腕)用 のDXAですが、体重がかからない部位の骨であること、海綿骨が少ないことなど、脊椎との違いが多いことや同じ腕の骨でも部位により海綿骨の割合が異なるための測定値が異なるなどの問題点があります。
2)MD(エムデー)法
人差し指の根本の方の骨のレントゲン写真をとり、それを解析して骨量を量ります。この方法は手軽で、機器の価格も高くありません。しかし、測定誤差が大きいこと、指の骨は海綿骨の多い背骨と構造的にかなり異なり、最も問題となる背骨や足の付け根の骨の骨量を反映しているとは言えないなどの欠点があります。
3) pQCT法
小型のCT装置で手首の骨を撮影し、コンピューターで測定します。
4) 超音波法
足の踵(かかと)の骨の超音波の伝わる速度や減衰率などを利用して、骨密度を反映する指標を得ることができます。簡単で、レントゲンを使わないので身体に無害です。測定誤差は、DXA(デキサ)法>超音波法>MD(エムデー)法
の順です。
欠点は骨密度そのものを測っていないので、レントゲンによる診断基準が使えないことです。また、最も知りたい背骨や足の付け根の骨密度評価とずれがあることも注意しなくてはなりません。
しかし、骨密度減少が、他の部位よりも早期に生じるため、早期に骨粗鬆症を発見できる点では好ましい検査です。 超音波法は、測定精度よりも簡便性が優先されるスクリーニング検査方法として便利です。
1)- 4)それぞれは別々の部位の骨を測るため、その評価に食い違いが出ることも少なくありません。また、おなじ方法でも機種によって、数値が異なってきます。これらの検査方法はそれぞれ一長一短です。自分にあった方法を選べたらベストです。医療機関の治療方針によっても勧められる治療内容も違うようです。十分な説明を受け、納得してから治療を受けましょう。
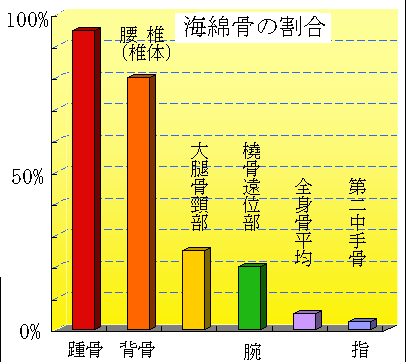
| 身体の部位による海綿骨の割合 | |
 |
|
| 海綿骨の割合が多いほど、骨の新陳代謝が盛んです。 骨粗鬆症も早期に出現します。最も問題となる背骨と踵の骨は海綿骨の多い骨です。 |
A:骨代謝状態を調べる血液検査や尿検査があります。
骨は古い骨を破壊する(骨吸収)と新しい骨を作る(骨形成)が同時に進行して、双方がバランスを保って骨量を維持しています。骨破壊が起こるときにできる特殊なタンパクが血液中や尿中に放出されます。また、骨形成が起こるときに特殊なタンパク質や酵素が血液中に放出されます。これらを計測することにより、骨形成と骨破壊のどちらが優勢になっているかを調べ、今後の骨量の変化を予測することができます。
骨密度の一年間の変化は大きくても2〜5%です。DXA(デキサ)法、MD(エムデー)法、超音波法の検査方法の種類で差があるものの測定精度を考えると、一年に3回以上も検査することは意味がありません。そのため、治療薬の効果を判断するのに骨密度測定を利用する場合は、半年から1年以上の長い期間をおく必要があります。
薬物の治療効果をもっと短期間で判定する方法として、血液や尿を使った骨代謝検査があります。薬の効果をあらかじめ予測したり、使っている薬の治療効果がよくないと判断されれば、薬を変更することがあります。
【骨代謝マーカー検査の流れ】
薬物治療開始前の骨代謝マーカー検査 → 再検査(1〜6ヶ月後) → 薬物を変更するかどうかの判断
A:骨粗鬆症診断のための学会の基準があります。これを参考とします。
危険か危険でないかは、「骨量がどのくらい減った状態で骨折がおこるか」によります。
WHO(世界保健機構)では、1994年に骨粗鬆症の基準を決めました。20〜40歳の骨の平均から−2.5SD(SD:標準偏差)以下になったものを骨粗鬆症として、骨折の危険ありとしています。骨折の頻度は、骨密度減少が−1SDで2倍、−2SDで4倍、−3SDで8倍に増加すると言われています。 日本では、SDという単位が分かりにくいということで、1996年にパーセント表示の新しい診断基準をつくりました。
それは若いとき(20〜44歳)の平均骨量の20%減少までは正常、20〜30%を骨量減少、30%以上の減少を骨粗鬆症と診断するというものです。
骨粗鬆症になると骨折を起こしやすくなり、その意味では30%以上骨量が減ると危険な状態といえます。
なお、すでに骨折(外傷性以外の骨折)がある場合は、20%以上の骨量減少で骨粗鬆症と診断します。
また、痛みがなくても背が1年間に1cm 以上短縮した場合は骨量を測定することを勧めています。
原発性骨粗鬆症の診断基準(2000年度改訂版)
低骨量をきたす骨粗鬆症以外の疾患または続発性骨粗鬆症を認めず、骨評価の結果が下記の条件を満たす場合、原発性骨粗鬆症と診断する。
(1)脆弱性骨折あり
脆弱性骨折:低骨量(骨密度がYAMの80%未満、あるいは脊椎X線像で骨粗鬆化がある場合)が原因で、軽微な外力によって発生した非外傷性骨折。骨折部位は脊椎、大腿骨頸部、橈骨遠位端、その他。
(2)脆弱性骨折なし
|
骨密度値(注1)
|
脊椎X線像での
骨粗鬆化(注2) |
|
|
正 常
|
YAMの80%以上
|
なし
|
|
骨量減少
|
YAMの70%以上80%未満
|
疑いあり
|
|
骨粗鬆症
|
YAMの70%未満 |
あり
|
YAM :若年成人平均値(20〜44歳) young adult mean
(注1):骨密度は原則として腰椎骨密度とする。ただし、高齢者において、脊椎変形などのために腰椎骨密度の測定が適当でないと判断される場合には大腿骨頸部骨密度とする。これらの測定が困難な場合は橈骨、第二中手骨、踵骨の骨密度を用いる。
(注2):脊椎X線像での骨粗鬆化の評価は、従来の骨萎縮度判定基準を参考にして行う。
A:女性は閉経前に1回、閉経後に年に1回測定すれば理想的です。男性は何もなければ70歳まで大丈夫です。
骨粗鬆症は自覚症状から進行の度合いを推測するのが難しい病気です。そのため、定期的な骨密度測定を勧めます。
● 骨量は20代から40代後半まであまり変化をしませんから、できればその間に一度測定をして、「自分の若いときの骨量を知っておく」と、老年期になってから役に立ちます。
●女性では50歳くらいから骨量が低下し始めます。「閉経後は原則として1年に1回ずつ」測定するとよいでしょう。1年間に3%以上の減少があるときには、医師の診察を受け、半年に1回ずつ測定をします。このとき治療を受けることもあります。
●男性は寝たきりが長かったり、ステロイドホルモンの長期服用、胃腸・腎臓障害などがなければ、通常70歳代までは測定の必要はありません。
● 70代以降は男女とも2年おきくらいに測定するのが望ましいでしょう。
カルシウムを十分とり、運動を続けることによって、骨量が増え、骨は丈夫になります。骨密度測定を生活習慣見直しのきっかけにしてください。
A:カルシウムは単体よりも乳製品でとると、効率よく骨に利用されます。
一度減った骨量を増やすことは簡単ではありません。「食事(カルシウムの摂取)」、「運動」は治療の段階でも重要です。最も重要な鍵になるのがカルシウム摂取量です。いりこでだしを取っていると安心している人がいましたが、小魚は丸ごと食べなくては効果がありません。
一番のお勧めは 乳製品です。骨粗鬆症対策になくてはならない大事な食品ですので、特別に次の欄で解説します。
日光浴は北欧では大事な要素ですが、よほど家の中にこもりきりの人でなければ日本では気にする必要はありません。
手軽な「カルシウム健康食品」は食品よりも効果が上がりそうですが、その効果は乳製品よりもずっと劣ります。
大豆には女性ホルモンのエストロゲンに似た作用があり、骨を丈夫にします。大豆や豆腐などもできるだけ摂るように勧めます。 ビタミンDの多い干しシイタケやビタミンKの多い納豆(ワーファリンという薬を飲んでいる人では禁止食品です)もお勧めです。
嗜好品ではタバコはカルシウムの吸収を妨げます。 アルコールやコーヒーは適量なら問題ありませんが、多いとカルシウムが尿中に放出されてしまいます。
さらに病気が進むとより強力な薬物療法を始めますが、その場合でも生活改善をないがしろにしていたのでは薬の効果があがりません。どんな薬を選んで、いつから薬物療法を始めるかは、患者さんの年齢や症状の進み具合により医師とともに決めることをお勧めします。
何年もかかって減ってきた骨ですから、いっぺんに増やすことは困難です。文字通り日々生活改善の積み重ねとなります。初期の骨量減少でしたら、これらの心がけで骨量の減少を最小限に抑えられます。
すでに骨粗鬆症になってしまった方は、転倒防止への配慮が必要です。 カーペットの段差、ベッドの高さ、手すりの有無、コンセントのコード、家の中の環境の整備にも気をつけてください。夜中にトイレに行くときに暗い廊下で転倒する人が少なくありません。足下の明るさにも気を配ってください。
|
代表例
|
目安量
|
カルシウム含有量
|
|
|
乳製品
|
牛乳A (ヨーグルトもほぼ同じ) |
コップ1杯(200ml)
|
220mg
|
| カルシウムをやや強化した乳飲料B |
コップ1杯(200ml)
|
280mg
|
|
| カルシウムを特に強化した乳飲料C |
コップ1杯(200ml)
|
430mg
|
|
| スキムミルク |
大さじ2杯
|
220mg
|
|
| プロセスチーズ |
6mm厚1切れ
|
135mg
|
|
|
大豆・
大豆製品 |
豆腐 |
半丁
|
180mg
|
| 凍り豆腐 |
1個
|
130mg
|
|
| 厚揚げ |
半個
|
120mg
|
|
|
小魚・海藻
|
いわし丸干し |
1尾
|
90mg
|
| 桜エビ |
大さじ3杯
|
200mg
|
|
| ひじき(乾燥) |
1鉢
|
140mg
|
|
|
野菜
|
小松菜 |
1鉢
|
140mg
|
| 春菊 |
1鉢
|
180mg
|
|
| チンゲンサイ |
1鉢
|
80mg
|
|
| ただし、乳製品は1)カルシウム吸収率が他の食品よりすぐれ、2)骨形成を促進する作用、3)骨破壊を調整する作用などもあります。カルシウムの量だけで、食品を格付けしないようにしましょう。 | |||
A:カルシウム量が多い上に、吸収率と骨への利用率が高いからです。
 |
食事で最も大事なことは、カルシウムを充分量摂取することです。 牛乳はカルシウム分をたくさん含んでいるうえに、カルシウムの吸収率を高めたり、カルシウムを骨に吸着させやすくしたり、行き過ぎた骨破壊を調節するタンパク質も含まれています。
日本人のカルシウム摂取量は600mg/日で欧米人の1/2〜1/3です。
日本人のカルシウム平均摂取量はどうにか骨量が減らないと言われる800mg/日に遙かに足らない状態です。 閉経期は骨量減少が進みやすいのでたくさん摂る必要があります。また、高齢者もカルシウムの吸収率が低下するので、たくさん摂る必要があります。
骨粗鬆症予防のためのカルシウムの摂取推奨量は、閉経期でも高齢者でも800mg/日以上です。一日1000mgでも摂りすぎではないので、しっかりカルシウムを摂りましょう。
ただし、食事中のカルシウムが100%吸収されるのではなく、野菜では約20%、牛乳では約40%しか吸収されません。食品の種類も考慮しましょう。
当院の食生活アンケート調査では「一日に牛乳を2杯以上飲んでいた人」は「全く飲まない人」に比べて、骨密度係数が大差でよい印象でした。
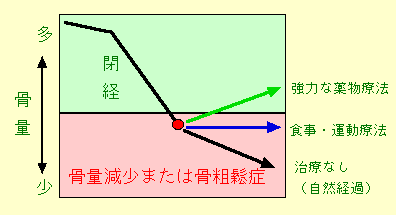
下図の左は「牛乳は一日2本欠かさず飲み、いりこなど小魚もよく食べている80歳代前半の女性」、右は「牛乳は全く飲まない、いりこなど小魚も全く食べない60歳代後半の女性」です。
下図で太い折れ線は骨密度指数の年齢平均の推移を示します。黄色の範囲は「骨密度減少」の水準、赤色の範囲は「骨粗鬆症」の水準を示します。
これからも骨粗鬆症は、「年齢による仕方がない病気」ではなく、「生活習慣病」であることが推測されます。
普通の牛乳なら2杯(400ml)以上でないと牛乳単独ではなかなか効果が期待できません。ヨーグルトも牛乳とほぼ同じ量のカルシウムを含んでいますが、小さなヨーグルトは2個で牛乳1本分くらいの量で絶対量が少なく、一日一個だけでは全く足りません。
最近の 牛乳(正確には乳飲料)では特にカルシウムを強化した製品がでています。牛乳コップ一杯(200ml)は約220mgのカルシウムを含むのに対して、カルシウムを強化した乳製品はその1.3倍〜2倍の約280〜450mgのカルシウムを含んでいます。
山口市の複数の食品売り場で約40種類の乳飲料(牛乳類・ヨーグルト)を調べたところ、特にカルシウムの多い乳飲料として、雪印毎日骨太(1000ml)や明治無脂肪乳「もっとカルシウム」(1000ml)、明治低脂肪乳「からだ生きいき」がありました。他社でもあるはずです。
また、紛らわしい表示として、「一杯で一日不足分のカルシウム 」と表示したものがありますが、これはややカルシウムが多いだけです。牛乳の2倍カルシウムの多い乳飲料は、「一杯半で一日分のカルシウム 」がとれると表示されています。
なお、一部の病気(腎不全や腸の病気など)では牛乳が勧められないことがありますので、そういった方は主治医と相談ください。
A:牛乳にはカルシウムの吸収を助けるタンパク質や骨にカルシウムを吸着しやすくするタンパクが含まれています。
牛乳や母乳にはカルシウムの吸収を助けるCPP(カゼインホスホペプタイド)というタンパク質や骨細胞を元気にする微量のMBP
(乳塩基性タンパク質、Milk Basic Protein)というタンパク質が含まれています。
いくらカルシウムをしっかり摂っても、骨をつくる力が弱っていてはカルシウムは骨に付きません。
MBPは骨の細胞(骨芽細胞と破骨細胞の両方)に直接はたらきかけて、骨そのものを元気にし、骨にカルシウムが付きやすくすると同時に、骨からカルシウムが溶け出すのを防いでくれるタンパク質です。
雪印乳業によるMBPの説明
A:骨粗鬆症治療薬は以下のように分類できます。中でもビスフォスフォネートは、最近その効果のよさが注目されています。
現在使われている薬は、骨の吸収(骨が溶ける)を抑える薬、骨の形成(骨を作る)を助ける薬、吸収と形成の骨代謝を調節する薬の三つに大別できます。ほとんどの薬は今後の骨量減少を最小限に留める効果を期待して使用します。しかし、最近開発が進んだビスフォスフォネートなら、「骨量を増加させ、腰痛の改善や骨折の明らかな減少
」が証明されています。
それでも成長期以後に減ってしまった骨を十分な骨量に戻したり、変形した背骨を元に戻す薬はありません。
骨粗鬆症対策の基本は、「生活習慣のチェックによる成長期の骨量増加の促進、中年期以後の骨量減少の予防」が第一です。
骨の吸収を抑える薬
女性ホルモン :女性ホルモンの分泌が減る閉経期の女性が対象、閉経後におこる急激な骨量減少を防ぎます。
閉経後の骨粗鬆症予防には打ってつけの治療でが、出血が生じることが少なくなく中止されやすい。
この場合半量にすると効果は落ちるが、骨密度は増加すると言われています。
女性ホルモンと ビタミンD3の併用も有効です。
現在、子宮癌や乳癌の増加を生じない、骨だけに作用する薬も準備中です。
カルシトニン :骨量の減少を抑え、背中や腰の痛みをやわらげる。注射薬のみです。
ビスフォスフォネート:骨量の減少を強力に抑え、はっきりと骨量を増加させることができます。
骨折を防ぐ効果も認められます。現在ある薬の中で最も強力です。
ビタミンD3またはビタミンK2と併用すると骨折予防効果が高まると報告されています。
欠点は、吐き気や胃潰瘍などの消化器系への負担です。また、食事中にカルシウムがあると
効果がなくなるので、内服するタイミングも守らなければなりません。
イプリフラボン :骨量の減少を抑えます。
骨の形成を助ける薬
ビタミンK2 :骨量の減少を抑え、骨の形成を助けます。
吸収と形成を調節する
ビタミンD3 :腸からのカルシウムの吸収と骨の形成を助けます。
注意すべきこととして、 ビタミンK2とビタミンD3の併用は不適切とされています。
骨吸収が亢進 し、骨密度はかえって減少し、骨折も増加するためです。
なぜそうなるかはまだ分かっていません。
カルシウム剤 :食事からカルシウムが充分とれない場合に服用します。
牛乳が飲める場合には、効果の面でカルシウムを強化した乳飲料がお勧めです。
 |
食事療法とビタミンD剤の内服だけでは骨量増加までは期待できません。 しかし、リセドロネート(ビスフォスフォネートの一種:商品名ベネット、アクトネル)投与1年間で骨量が4.9%増加。薬を飲んでいない人に比べて、3年間で椎体骨折が49%、大腿骨骨折が40%減少したとの報告があります。 またアレンドロネート(ビスフォスフォネートの一種:商品名フォサマック、ボナロン)投与2年間で骨量が約7%増加し、骨折もビタミンDを内服している人に比べて66%減少したとの報告があります。 |
以前なら「骨粗鬆症は老化現象」としてあきらめていたところですが、現在「骨粗鬆症は生活習慣病として予防できる疾患
」と考えられています。特に、骨粗鬆症になることの多い女性では、できるだけ早期に取り組むべき問題と考えます。
当院では、「できるだけ早く骨量減少状態を指摘し」、「安易な薬や健康補助食品ではなく」、「乳製品と骨ごとの小魚の食事療法を主体とした対策」を指導しています。40歳代〜60歳代のまだ自覚症状が全くない年齢の節目節目で骨量測定検診をお勧めします。
また、いろいろなイベント会場でも骨量測定が行われているようですが、これに対しては医師の立ち会いがない場合は注意をしてほしいと思います。ほとんど医学的な知識もない、測定技術的も未熟な人が測定を手伝い、おかしなコメントをしたり、または本人が自分で測定して、勝手によいと思いこんだりしたりすることが多く見られます。
骨密度測定はやり方が不適切だと高い数値がでることが少なくありません。また、その結果の解釈にも十分な医学的な知識が不可欠です。
「2001年山口きらら博」で実際あった骨量測定サービスの話です。そこでは「結果はいいですよ」と言われた3人の女性がいました。当院での骨密度検査では全員「骨量減少か、骨粗鬆症の水準」でした。どんな測定結果だったかは詳細不明ですが、ゼリーなしで踵の超音波骨密度を測定したり、また「年齢相当」=「問題ない」と解釈したようです。
女性の場合は「年齢平均相当」=「問題あり」なのです。平均的な経過なら、現在よくても将来半分の人が骨粗鬆症になるからです。
逆に、悪いと言われたのに、当院での骨密度指数が平均以上だった人も一人いました。見るからにがっちりした骨格で、乳製品もしっかりとっている人でした。
また、これ以外でも「測定部位によっては骨密度が異なる」ことの注意も必要です。
ぜひ正確な医学知識を持ち、きちんと説明してくれる医師の元で、検査と指導を受けることをお勧めします。